大動脈弁狭窄症とは?
大動脈弁狭窄症(だいどうみゃくべん きょうさくしょう)とは
左心室から大動脈へ送られる血流の流れが妨げられ、左心室への負担が大きくなる状態のことです。
心肥大が起こります。長期間、無症状の場合も多くありますが、左心室の機能が低下するにつれ、狭心痛や心不全症状が現れます。
大動脈弁狭窄症の原因
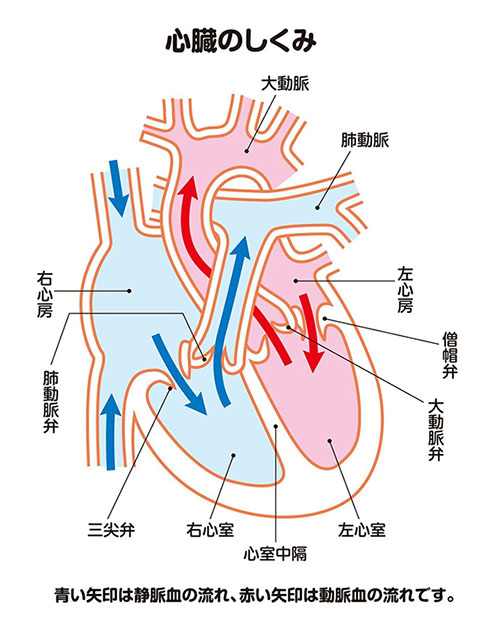
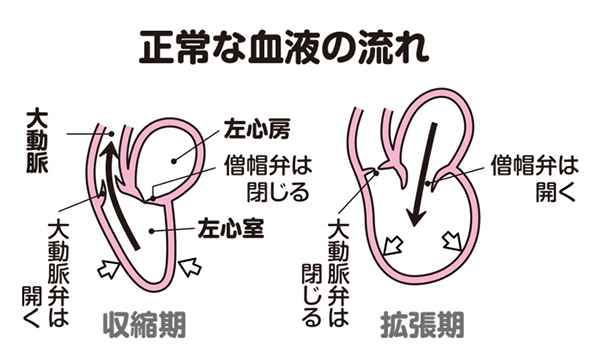
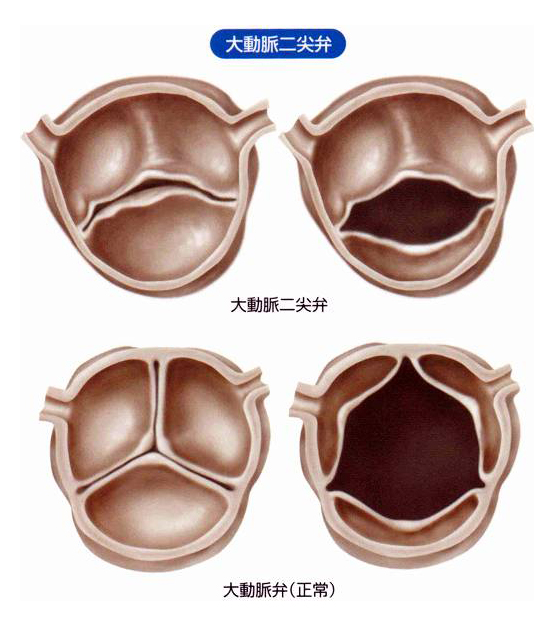
大動脈弁は、左心室と大動脈との間の弁です。心臓の収縮期には開いて、左心室の血液を大動脈側に送り出し、拡張期には閉じて、左心室の血液が大動脈側に行かないようにします(図1、2)。
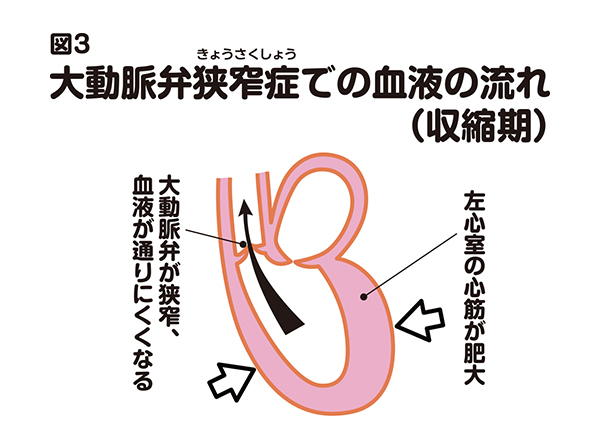
この大動脈弁の弁口が狭くなる(狭窄する)と、収縮期に大動脈側に送られる血液が通過障害を起こし、収縮期の左心室の圧が上昇します(図3)。この状態が大動脈弁狭窄症です。
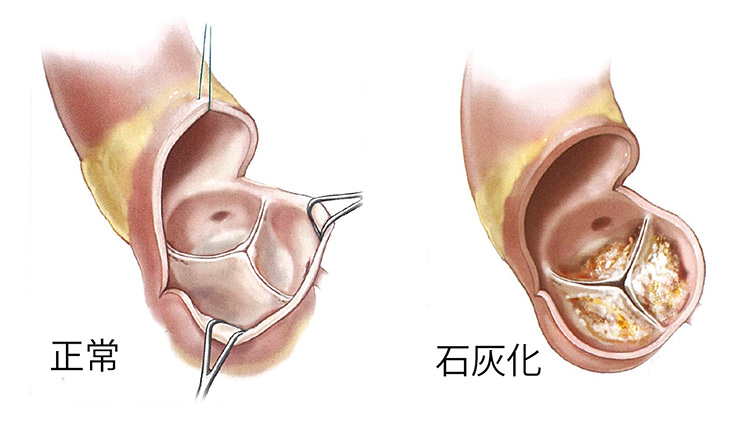
弁口の面積が狭くなるのは、弁尖(扉の役割を果たしている部分)に肥厚、硬化、石灰化などが起こったり、交連部(弁尖と弁尖の間)がくっついたりする(癒合する)からです。
狭窄を引き起こす原因としては、先天性、動脈硬化、リウマチ性などが考えられます(図4)。
先天性の主なものに、二尖弁があります。大動脈の弁尖は本来3枚なのですが、これが生まれつき2枚の人がいるのです(図5)。
動脈硬化によっても、弁尖が硬化したり、石灰化したりします。高齢化に伴う大動脈弁狭窄症が増えてきています。
リウマチ性は、リウマチ熱の後遺症で、交連部の癒合が特徴ですが、近年はリウマチ性の大動脈弁狭窄症は減ってきています。
大動脈弁狭窄症の症状
大動脈弁狭窄症を起こすと、左心室にかかる負荷が増大し、左心室の壁が肥大しますが、ポンプ機能を維持しようとする代償機構が働くために、多くの人が長い間無症状です。しかし、やがて代償不全に陥って、左心室の壁が拡大し、心機能が低下するようになります。
こうした進行した大動脈弁狭窄症では、失神、狭心痛、呼吸困難などが生じます。
失神は血流の低下によります。日常の労作(階段を上がったり、荷物を持ち上げたりといった動作)でも、末梢血管の拡張で血圧が低下し、左心室から充分な血液が送り出せなくなります。そのため脳の血流も低下して、めまいや失神が引き起こされます。
狭心痛(胸の痛み)は、心筋に充分な血液が届かなることで生じます。左心室が肥大すると心筋の酸素需要が増大するのですが、心筋に酸素を送る冠動脈の血流が減少しているため、心筋への酸素が不足してしまうのです。
呼吸困難は左心不全の症状です。左心室がちゃんと拡張できなくなると、肺に血が溜まり(肺うっ血)、呼吸困難を生じます。
大動脈弁狭窄症の検査方法
心電図
左心室が肥大している様子などが分かります。
胸部エックス線検査
左心室や上行大動脈の拡大などが見られます。
心エコー(超音波)検査
心エコー検査には、断層心エコー法、経食道エコー検査、カラードプラー法などがあります。心臓の断層を撮影する断層心エコー法では、大動脈弁の形態や左心室の肥大の様子などが読み取れます。
断層心エコー法では不十分な情報しか得られないときには、超音波プローベ(探触子)を食道に飲み込んで行なう経食道エコー検査を行ないます。断層心エコー法より詳しく調べることができます。カラードプラー法では、血流の速度が分かります。
心臓カテーテル検査
カテーテルを大動脈経由で左心室まで挿入し、大動脈と左心室の圧力の差を計測します。近年は、心エコー検査の進展であまり行なわれなくなりました。
大動脈弁狭窄症の治療方法
大動脈弁狭窄症の治療には、薬物による内科治療と手術による外科治療があります。
軽症の場合は、内科治療で全身状態を管理し、経過観察しますが、長期的に有効な内科治療はないと言っていいでしょう。薬で弁の狭窄を改善することはできません。ただし、手術ができない患者さんには、症状をコントロールする上で内科治療は必要です。
症状が出ている患者さんは手術適応です。症状のない患者さんであっても、心機能の低下が見られる場合は手術を検討します。
なお、通常、心不全をきたしている患者さんには利尿薬が用いられますが、大動脈弁狭窄症では、原則として利尿薬は使いません。水分を排出し血液の量を減らすと、左心室から送り出す血液量も減り、起立性低血圧を引き起こす危険性があるからです。
大動脈弁狭窄症のカテーテル治療
大動脈弁狭窄症を治すのに、近年、経カテーテル大動脈弁移植術(TAVI=Transcatheter Aortic Valve Implantation:タビ)という治療法が行なわれ始めています。
TAVIでは、太腿の付け根などからカテーテル(細い管)を動脈に入れ、大動脈弁のところまで持って行きます。カテーテルには折り畳まれたバルーン(風船)と生体弁が装着されていて、大動脈弁のところでバルーンを膨らませ、次いで生体弁を膨らませて留置します。この留置された生体弁が、狭窄を起こしている自己弁に代わって正常な弁機能を果たすという仕組みです。
80歳以上の男性や85歳以上の女性のような外科手術に耐えがたい高齢者、あるいはさまざまな理由で外科手術が困難な患者さんには、TAVIが有効な場合があります。
しかし、たとえば、複数の弁が損なわれている若い人や、大動脈弁の修復のほか狭心症でバイパス手術が必要な人に、外科手術とTAVIを同時に行なうことがありますが、TAVIの弱点は、カテーテルで置き換える弁が外科的に埋める弁よりも長持ちしないことです。
したがって、若い患者さんには、TAVIよりも、しっかりとした外科手術で弁を置き換えることをお勧めします。
- 渡邊のブログ:
https://doctorblackjack.net/blog/167/ - 米国の心臓血管外科医のTwitter
https://twitter.com/fukuharaaorta/status/1483539489746161664
大動脈弁狭窄症の手術
チーム・ワタナベでは大動脈弁狭窄症への外科治療として、「大動脈弁形成術」と「大動脈弁置換術」を行っています。
大動脈弁狭窄症の手術がどのような術式になるかは大動脈弁狭窄症の状態、患者さんの年齢、合併疾患などから総合的に医師が判断し、患者さんと十分に相談の上、決定します。
自己心膜で限りなく正常な大動脈弁を取り戻す大動脈弁形成術
- 手術後の退院までの日数:10~14日間
- 保険適応
自己の組織である心膜を用いた大動脈弁形成術
この方法は豚や牛の心膜で行う生体弁による人工弁置換ではなく、自己の心臓を包む自己心膜で自らの大動脈弁と同じ形の弁を作製する方法です。
弁輪の大きさの小さい高齢者や出産を希望する女性には理想的な手術です。また、それらの特別な患者様だけでなく、最近では若い男性でもワーファリン服用に抵抗を感じる方はこの手術を積極的に希望されていらっしゃいます。
人工弁はもともとの大動脈弁と比べて弁口面積が小さくなるので、弁置換をした後も、人工弁の前後で圧の差が生じてしまうケースもあります。自己心膜を使った大動脈弁形成術では、弁前後での圧格差がほとんどなくなるので、形状的にも血液の流れとしても限りなく正常に近い大動脈弁となります。
ワーファリンなどの抗凝固剤が不要なので、血栓症や出血のリスクは下がります。
まだ開発されてから新しい技術であるので、長期にわたる耐久性は不明ですが、考案者の尾崎教授は7年間の経過観察において90%以上の患者さんで弁の逆流や作製した弁の破壊が無く機能していることを報告しており、今後期待される手術だと思います。
自己心膜を使った大動脈弁形成術(動画)
大動脈弁形成術後の経食道エコー検査
同じく短軸及び長軸に行って作成したら
大動脈弁の良好な開閉と逆流がないことが示されている。
自己心膜を使った大動脈弁形成術のイメージ
自己の心膜をこのように一部切除します。
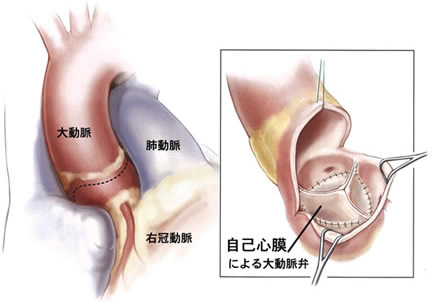
大動脈弁切除し、採取した心膜を使って元の形に作ります。
自己心膜を使った大動脈弁形成術の利点とは?
- 出血のリスクが少ない
- 大動脈弁前後での圧較差が低い
- 耐久性がある( 45才以下で生体弁を入れる必要がある場合)
小切開・大動脈弁置換術
- 手術後の退院までの日数:10~14日間
- 保険適応
大動脈弁置換術は、ごく普通の心臓手術と思われがちですが、全国平均の手術死亡率は2~3%と高く、決して安全な手術とは言えません。
高い成功率を維持できる理由
手術の安全性を高め、確実な手術を完遂するためにさまざまな工夫をしてきました。
- 大動脈弁置換の場合、人工弁の縫合技術を見直し大動脈遮断時間(心停止時間)を著しく短縮させました。通常の手術では、全国平均で心停止時間は97分(日本胸部外科より)ですが、我々は40~50分で手術を完遂します。心停止時間が長ければ長い程心臓の筋肉に与えるにダメージが大きいため、術後の合併症も増えてきます。
- 大動脈弁輪が狭い患者さんには、人工弁が入らない場合があります。その時には自己の心膜を用いた、大動脈弁形成術を行っております。この方法については、別のところで述べますが、大動脈弁形成術は大動脈弁輪が狭いだけでなく出産を希望する若い女性などにもとても有効で良い方法です。
- 心臓を停止する特別な液である心停止液の組織・投与法を改善し、安全に心停止下の手術を行うことが出来るようになりました。これにより体に与える負担が極めて軽くすむことが出来ます。
傷が小さく、体や心臓への負担が軽くすむ小切開手術
ニューハート・ワタナベ国際病院では、小切開手術(MICS)を第一選択にしています。
大動脈弁置換においても、骨も神経も血管も切らず、肋骨の間もこじ開けない小切開手術は可能です。大動脈弁の場合は傷口がやや上にずれることがあります。
大動脈弁置換術の詳しい内容はこちらをご覧ください
大動脈弁狭窄症の手術へのご相談はこちらから。 渡邊医師が直接お答えさせていただきます。 心臓手術を受ける患者さんのために私たちがいます。