冠動脈バイパス手術
冠動脈バイパス手術とは?
冠動脈バイパス手術とは、心臓に酸素と栄養分を運ぶ冠動脈[かんどうみゃく](冠状動脈とも言います)が詰まって血液がちゃんと流れなくなった状態の冠動脈に、血行が維持できるようバイパスを作り、改善する手術です。心臓バイパス手術とも言います。
冠動脈の役割
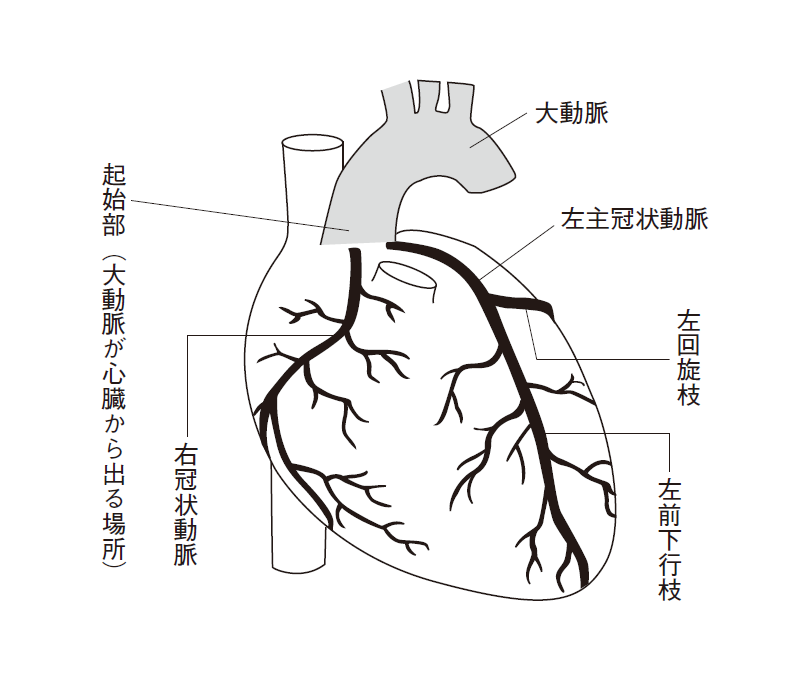
冠動脈は、心臓の直近の大動脈から出て、心臓の表面を覆うように走っています(図1)。
冠動脈と呼ばれるのは、逆さまにするとその形態が木の枝でできた冠のようだからです。
冠動脈は、右冠状動脈と左冠状動脈に分かれ、さらに左冠状動脈は左前下行枝[ひだりぜんかこうし]、左回旋枝[ひだりかいせんし]に分かれます。
この3本の冠動脈が心筋(心臓を動かしている筋肉)に酸素と栄養分を運んでいるので、冠動脈が完全に詰まってしまったら、詰まった先にある心筋は、酸素と栄養分が届かず死んでしまいます(筋肉が死ぬことを「壊死[えし]」と言います)。壊死した心筋は再生しません。心筋が壊死すると、充分な血液が心臓から全身に送り出せなくなり、きわめて危険です。
3本の冠動脈のうちの1本が詰まった状態は1枝病変、2本が詰まった状態は2枝病変、3本すべてが詰まった状態は3枝病変と呼ばれます。詰まった箇所が多いほど重篤です。
冠動脈バイパス手術の対象となる病気や疾患
冠動脈バイパス手術の対象となる病気は、心筋梗塞[しんきんこうそく]と狭心症[きょうしんしょう]です。
心筋梗塞と狭心症の違いは、冠動脈の詰まり具合にあります。
心筋梗塞は、血管が完全に詰まって血液がその先に流れなくなった状態、狭心症は、完全に詰まるのではなく、冠動脈の内径が狭くなった状態で、ある程度の血流は保たれます。つまり、狭心症より心筋梗塞のほうがより危険で重篤です。
心筋梗塞と狭心症は、合わせて虚血性心臓疾患と呼ばれます。「虚血性」とは「血液が不足している」ということです。
かつては、狭心症が悪化して心筋梗塞を起こすと考えられていましたが、狭心症の症状がなかったのに突然心筋梗塞を発症する人が、半数くらいいるのです。言葉を換えれば、自覚症状がないのに心筋梗塞を起こすケースがかなりある、ということになります。
心筋梗塞・狭心症の原因
心筋梗塞・狭心症の大部分は、動脈硬化が原因で発症します。
動脈硬化とは、高血圧や脂質の過剰摂取などにより血管が柔軟性を失い、硬くなってしまった状態です。
動脈硬化が進展すると血管壁が厚くなり、血管の内径が狭まって血流が悪くなります。これが狭心症です。
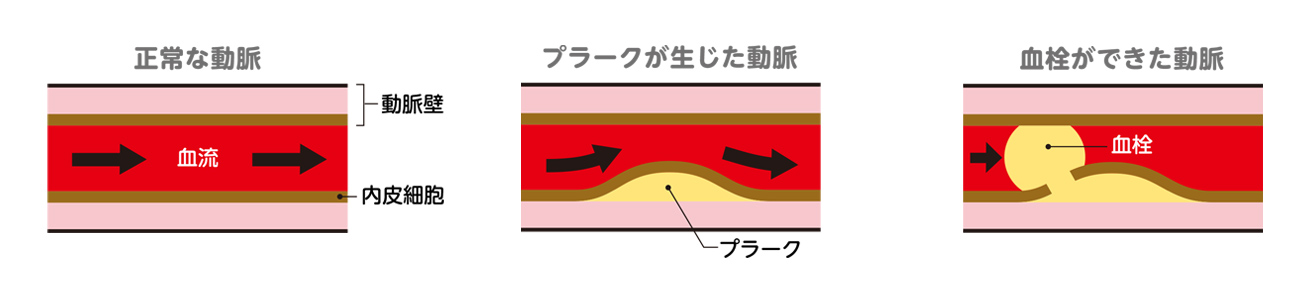
一方、心筋梗塞は、動脈硬化が進展した血管壁の内側に、脂質(脂肪分)が入り込むことで起こります。血液中に増えすぎた悪玉コレステロール(LDLコレステロール)は、傷のついた内皮細胞(動脈の血管壁を形成する一番内側の細胞)のすき間から血管壁の内側に入り込みます。そのため、悪玉コレステロールを退治しようとする免疫細胞や、その他の細胞も入り込んで、血管壁にアテローム(粥腫[じゅくしゅ])」と呼ばれる脂質の塊を作ります。アテロームはプラークと呼ばれるコブとなって膨れ上がり、このプラークが破裂すると、そこに急速に血栓(血の塊)ができて血管を塞いでしまいます(図2)。これが心筋梗塞です。
心筋梗塞・狭心症の症状
心筋梗塞・狭心症の症状の主なものは、胸の痛みや圧迫感です。
狭心症では、坂道や階段を登ったり、重い荷物を持ったりすると、突然、胸痛や胸の圧迫感を覚えます。
心筋梗塞でも胸の痛みが出ますが、こちらは脂汗が出るほどの激しいものになります。しばしば「痛み」という程度を超えて、胸が締め付けられるような圧迫感、焼けつくような感じになります。
狭心症の症状は一時的で、数分から長くて15分程度ですが、心筋梗塞の症状は30分以上継続します。心筋梗塞では、安静にしていても、救急薬のニトログリセリンを服用しても治まらないことが多く、恐怖感や不安感を伴いがちです。
心筋梗塞も狭心症も、心臓に負担をかけたとき、たとえば運動、心理的なストレス、寒いところへの急な移動などによって症状が出ます。
心臓バイパス手術に至る前の心筋梗塞・狭心症の治療(手術)方法はこちら
初期治療
医療機関に搬送され、検査と並行しつつ最初に行なわれる治療です。循環器系の専門病院では、急性期はCCU(冠動脈疾患集中治療室)に搬送し治療を行ないます。
・酸素吸入、静脈ラインの確保
まず酸素吸入を行ない、迅速に投薬できるよう鎖骨下静脈などにカテーテルを挿入しておきます。
・胸の痛みのコントロール
胸の痛みが継続していると心筋の酸素消費量が増えてしまうので、モルヒネなどの鎮痛薬を静脈から注入し、痛みを抑えます。
・心筋の保護
ニトログリセリンを投与して、心臓の負担を軽くします。また、交感神経ベータ遮断薬を投与して、梗塞範囲の拡大を防ぎ、後述する不整脈の発生を抑えます。
・抗血小板治療
アスピリンなどの抗血小板薬を投与します。梗塞の再発を抑え、死亡率を減少させる効果があります。
・心室細動対策
心筋梗塞は心室細動を合併しがちです。心室細動とは不整脈の一種で、心室がブルブル細かく震え、血液を送り出せなくなる状態です。
心室細動の監視は重要です。心筋梗塞の発症後1時間以内に死亡する原因の多くが、この心室細動にあるからです。
心室細動が起こると心臓から充分な血液が送り出せなくなり、大至急人工呼吸や心臓マッサージなどの心肺蘇生法を施さないと、命にかかわります。
病院でなら、心室細動が起こっても医師が薬を投与するなどして対処できますが、病院外で起こると大変です。心筋梗塞を起こしてから1時間という時間帯は、自宅や外出先、あるいは病院に向かう途中であることが大多数で、心室細動に心肺蘇生法が施せないケースが多いのです。
ただし最近は、人の多く集まるような所にAED(自動体外式除細動器)が配備されるようになりました。AEDを指示通りに使えば、誰でも心室細動に対処できます。その原理は電気ショックです。
心筋梗塞が起こったとき、自家用車やタクシーで病院に向かうケースがありますが、救急車内なら心室細動が起こっても対処できるので、ためらわずに救急車を呼びましょう。
再灌流[さいかんりゅう]療法
心筋梗塞が起こったら、一刻も早く血管の詰まりを取り除き、血液を再開通させねばなりません。この再開通作業を再灌流療法と言います。発症してから6時間以内に行なえば、梗塞した範囲が小さくなることが確認されています。
再灌流療法には、血栓溶解療法とカテーテル・インターベンションがあります。
①血栓溶解療法(線維素溶解療法)
ウロキナーゼ(UK)や組織型プラスミノーゲンアクチベータ(t-PA)といった血栓溶解薬を使って再開通を試みる方法です。これには、薬を静脈から注入する経静脈的血栓溶解療法(IVT)と、カテーテルを使って冠動脈内に直接薬を流し込む経皮的冠動脈内血栓溶解療法(PTCR)があります。
日本には次に述べるカテーテル・インターベンション(以下、PCIと略記)が可能な医療機関が多いこともあって、再灌流療法を実施する際はPCIを優先し、血栓溶解療法は第二選択とすることが多いようです。
②PCI(percutaneous coronary artery intervention:経皮的冠動脈インターベンション)
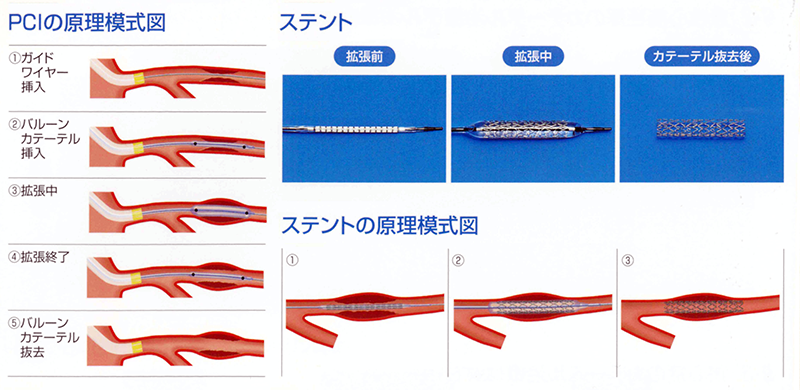
カテーテルを手や足から動脈に入れ、冠動脈の詰まった箇所まで持ってゆき、カテーテルの先端に装着したバルーン(風船)とステント(筒状になった網目の金属)を使って再開通させる方法です。
ステントは、あらかじめバルーンの外側に折りたたまれた状態で装着されています。バルーンを冠動脈の詰まった箇所で膨らませると、血管が押し広げられます。その状態でバルーンをしぼませ、抜き取ると、押し広げられたステントがそのままの状態で残ります。こうして血液を再開通させます(図3)。
ただし、ステントには周りに血栓を生じやすいという欠点があります。血栓ができると、せっかく広げた血管がまた塞がってしまいます。それで、最近はステント自体に抗血小板薬を染み込ませ、自然に放散させることで血栓ができないように工夫したステントが使われるようになってきました。
体にメスを入れるわけではないので、外科手術に比べ体の負担が軽く、入院も数日で済むという長所があります。現在、1枝病変(冠動脈の1本が詰まった状態)では、主にこのPCIが行なわれています。
ただし、外科手術に比べ再発率が高いという短所がある上、2枝病変や3枝病変、あるいは他の疾患も合併しているような、より重篤な症状の場合は、次に述べる冠動脈バイパス手術でなければ対応できません。血栓溶解療法で出血性の合併症が出たようなときも、緊急の冠動脈バイパス手術が必要になります。
冠動脈バイパス手術(CABG)
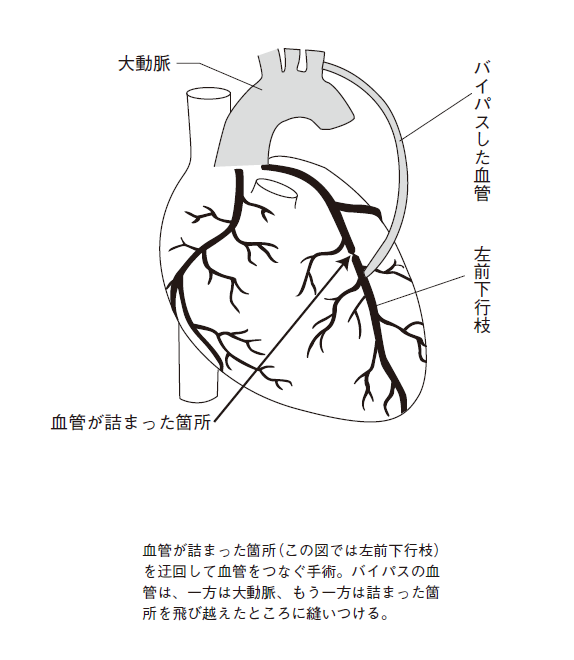
冠動脈バイパス手術(CABG=coronary artery bypass grafting:以下CABGと略記)とは、冠動脈の閉塞箇所を迂回し、新たな血管(バイパス)を設ける手術です。いわば、工事や事故で車が大渋滞しているとき、脇道(バイパス)を設けて車がスムーズに流れるようにするようなものです。
胸や胃、上肢などから血管を切り取ってきて、その一方を大動脈に、もう一方を閉塞箇所の先に縫い付けます(図4)。バイパスに使う血管(これをグラフトと言います)は、以前は足の静脈の大伏在静脈を使うことが多かったのですが、10年くらいでまた詰まるケースが多く、現在ではグラフトとしては、大伏在静脈ではなく、胸や胃、上肢の動脈を利用するようになりました。
CABGには、心筋梗塞を再発させやすいPCIに比べ、血流を完全に改善できるという長所があります。短所は、急性心筋梗塞の場合、手術の準備に時間がかかるという点です。
手術では、ごく細い血管(直径1.5ミリから2ミリくらい)を髪の毛より細い糸で繋ぎ合わせる技術が求められ、成否は執刀医の腕にかかります。スピードも要求されます。手術時間が長くなると合併症を起こす危険性が加速度的に増すからです。
CABGには、各種の手術法があります。
①人工心肺使用・不使用による分類
①-1.オフポンプCABG
オフポンプ手術とは、人工心肺を使わず、心臓を動かしたまま行なう外科手術です。
心臓を動かしたまま、とは言っても、手術対象となる部分だけは心臓の動きを止めます。動きを止める道具は、スタビライザーというシリコンゴム製器具です。これを心臓に押し当てると、あてがった部分だけ心臓の動きを止めることができます。
オフポンプ手術のメリットは、人工心肺を使わないので、合併症が引き起こされる危険性を低減できることです。
ちなみに、オフポンプとは、ポンプ(人工心肺)を使わないという意味で、人工心肺を使う手術はオンポンプ手術と呼びます。現在CABGでは、オフポンプ方式がスタンダードになっています。
①-2. 従来の人工心肺使用のCABG
心臓を止め、人工心肺に繋いで行なうCABGです。
一般に心臓手術では、心臓を薬で一時的に止める必要があります。心臓が動いている状態のまま手術するのは、大変難しいからです。
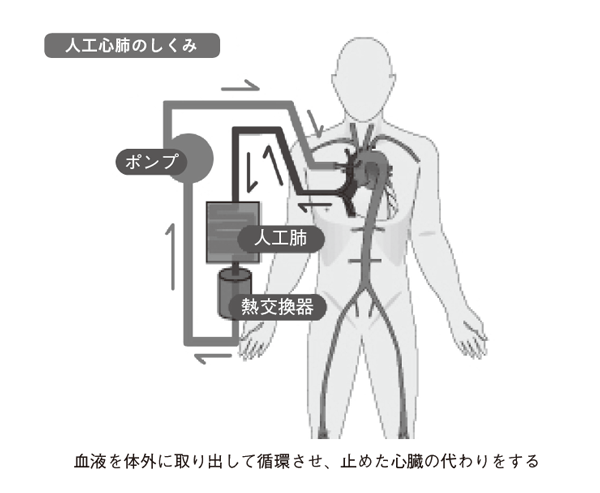
もちろん手術中にも体の各部に血液を送らなければならないので、人工心肺(図5)に繋ぎます。人工心肺は、心臓の代わりに血液のポンプ役を務めるだけでなく、人工肺の機能も併せ持っています。
ただし、人工心肺には、脳梗塞や腎不全などの合併症を引き起こしやすいという欠点があります。
②切開方法による分類
切開方法でCABGを分けると、以下のようになります。
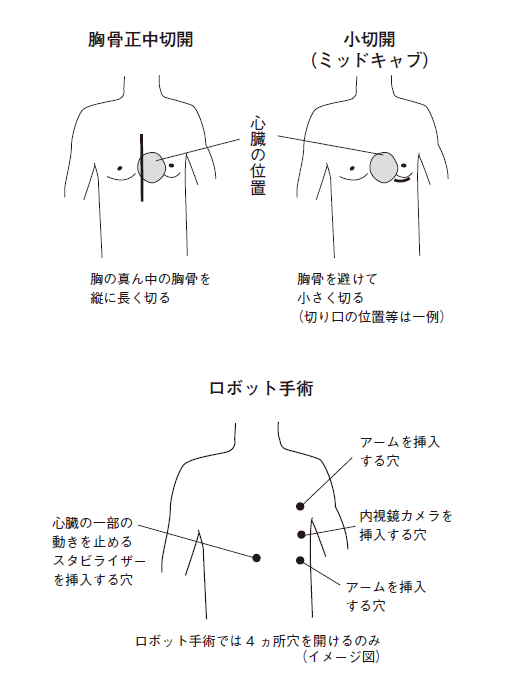
②-1. 胸骨正中[きょうこつせいちゅう]切開CABG
胸骨正中切開とは、従来行なわれてきた、メスで胸を開き心臓を露出させて行なう外科手術です。胸の真ん中を、のどの下からみぞおちのあたりにかけ縦に25~30センチくらい切り開きます(図6)。
胸の正面には、縦に胸骨という大きな骨があり、そこから横に何本もの肋骨が張り出しています。心臓や肺は、この籠のような形をした胸骨・肋骨構造の中に納められています。胸骨正中切開では、この胸骨を切り開き、開胸器で押し広げることになります。
この方式のメリットは、執刀医の手術野の視野が確保できるという点ですが、次のようなデメリットがあります。
- ・胸を大きく切り開くので、痛みその他、患者さんの体に大きな負担がかかる。
- ・胸骨が元どおり繋がるまでに時間がかかるため、入院期間も長くなり、社会復帰も遅れる。
- ・手術が原因で生じる感染症が起こりやすい。
- ・大量出血を起こしやすい。
- ・不整脈や心不全を起こしやすい。
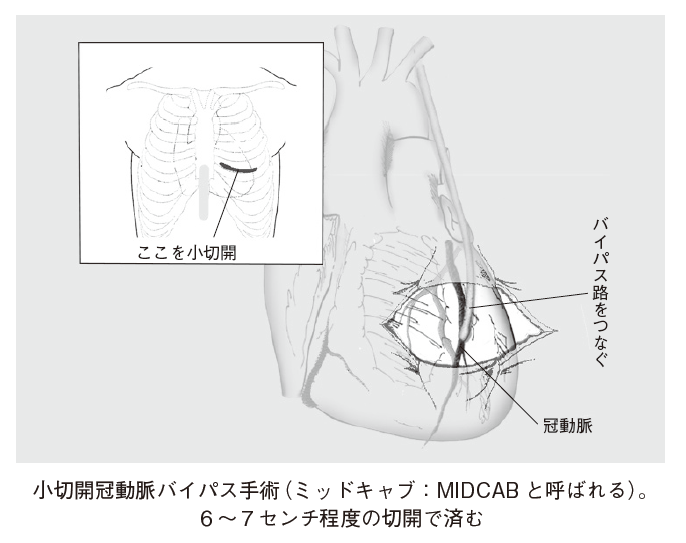
②-2. 小切開CABG(MIDCAB)
胸骨を大きく切り開くのではなく、肋骨の下を6~7センチほど切り開いて行なう外科手術で(図7、8)、胸骨正中切開の弱点を改善するために開発されました。患者さんの体の負担が軽くなる上、入院期間も短縮できます。
②-3. 渡邊式キーホール(鍵穴式)・ロボット手術(CABG)
渡邊式キーホール・ロボット手術は、ダビンチによる超精密鍵穴(キーホール)心臓手術で、現在における最先端の、患者さんにとって最も安全で体に負担をかけない手術です。
その説明の前に、内視鏡下手術について解説します。
内視鏡下手術は、メスで体表を切開せず、胸に開けた小さな穴から内視鏡を体内に挿入して行ないます。肋骨はもちろん神経も切らずに済むので、患者さんの痛みは、小切開CABGよりもさらに低減します。また手術の傷も、小さな穴なのですぐにふさがります。
その内視鏡下手術をさらに進化させたものが、ロボット手術です(「ダビンチ」という商品名から「ダビンチ手術」とも言います)。コンピュータ制御の超高度の内視鏡と言えます。
ニューハート・ワタナベ国際病院では、胸に3つ小さな穴を開けるだけの渡邊式キーホール(鍵穴式)手術を行なっています(図8、9)。
渡邊式キーホール(鍵穴式)手術とは
渡邊式キーホール手術は、開胸の範囲を最小限にとどめ胸に3つの小さな穴を開けるだけなので、小切開CABGで行なう、肋間の1センチの隙間を押し広げるようなことは必要ありません。そのため、出血も痛みも最小限です。患者さんの身体的な負担を軽減するだけではなく、手術に対する不安感も抑えることができます。
3つの穴からメスや鉗子[かんし]、カメラなどを装着したロボットのアーム(腕)を差し込み、執刀医は3メートルほど離れた操作台から、送られてくる画像を見ながらロボットのアームを操作します(図10)。モニター画像は3次元で、画像は拡大できます。アームの操作はなめらかで、手振れ防止機能なども付いています。傷もすぐふさがるので、手術後3日の入院で帰宅することも可能です。
キーホール手術の特異な利点
“キーホール手術 ”という名前の手術は、脳神経外科の手術で福島孝徳医師が行なっていますが、心臓外科では、当院以外まだ誰も行なっていません。
アメリカ及びヨーロッパで行なわれているダビンチ手術の約95%は、胸を小さく切開し、そこに開胸器をかけて胸を押し広げた上で、ロボットのアームを挿入して行なわれています。しかし、これでは従来の小切開手術と何ら変わりはなく、ダビンチを使うメリットがありません。それどころか、アームの鉗子の出し入れに時間がかかるため意味がありません。
「キーホール(鍵穴)」という言葉には、「従来よりも小さな、鍵穴のような孔」という意味もありますが、「その穴が最も重要な“鍵”となる」という意味もあります。この穴の位置が特に重要で、CTなどのナビケーションシステムと術者の経験により、正しい位置に穴をあけることができます。また、ダビンチ手術では、そのキーホールを支点としてテコのように鉗子を動かすことができるので、ダビンチと組み合わせることで最も効果を発揮します。
キーホール手術が有用なのはCABGだけではありません。僧帽弁閉鎖不全症や心房中隔欠損症、心臓内腫瘍などさまざまな疾患に対しても、最も体に優しい手術法と言えます。
ダビンチ手術での僧帽弁や三尖弁の形成術は2018年4月から保険適用となりました。
なお、内視鏡下手術もキーホール手術も、医師に極めて高度な技術力が求められます。
③麻酔方法による分類
CABGは一般に全身麻酔下で行なわれますが、局所麻酔下で行なう方式もあります。
③-1. アウェイク手術(CABG)
アウェイク手術とは、全身麻酔をかけず、局所麻酔(硬膜外麻酔)を胸部にのみかけて行なう手術です。
全身麻酔は体に大きな負担をかけるため、重症の呼吸不全患者や脳梗塞患者、高齢者等では、必要と分かっていても手術に踏み切れないケースがしばしばあります。しかし、局所麻酔なら体への負担が軽く、手術が行なえます。手術中でも患者さんに意識があり、医師と言葉が交わせます。「アウェイク」とは覚醒している(目覚めている)という意味です。
ただし、執刀医のみならず、麻酔医にも高度な技量が求められます。
合併症の治療
心筋梗塞・狭心症には、さまざまな病気が合併します。血液を再開通させるだけでなく、それらの合併症が出たら、迅速に対応しなければなりません。
以下に、主な合併症を記します。
- 不整脈(心室性期外収縮、心室細動、心室頻拍、徐脈性不整脈など)
不整脈にはさまざまなタイプがあります。心室性期外収縮、心室細動、心室頻拍、徐脈性不整脈などがその一部です。これらの不整脈は心臓の正常なリズムを乱し、患者にさまざまな症状や合併症を引き起こす可能性があります。 - 心不全(心臓のポンプ機能の不全)
心不全は、心臓のポンプ機能が低下し、適切に機能しなくなった状態を指します。この状態では、体全体に十分な血液が供給されず、同時に肺や肝臓などの臓器に血液が滞留するため、呼吸困難、むくみ、動悸、疲労感などさまざまな症状が発生します。 - 心原性ショック(全身の臓器に起こる循環不全)
心原性ショックは、心臓に異常が生じることにより、全身の臓器に十分な血液供給ができなくなる状態を指します。医学用語の「ショック」とは、全身の臓器における循環不全を指す表現です。 - 心破裂(心室自由壁破裂、心室中隔穿孔、乳頭筋断裂など)
心破裂は心臓の壁が破れる状態であり、発生すると心臓の血液が周囲に漏れ出し、心包タムポナーデや臓器への血液漏れなど重篤な合併症が生じる可能性があります。この状態は急激で危険であり、救急医療の迅速な介入が必要です。
関連ページ
狭心症・心筋梗塞の手術へのご相談はこちらから。 渡邊医師が直接お答えさせていただきます。 心臓の手術でお悩みの患者さんのために私たちがいます。