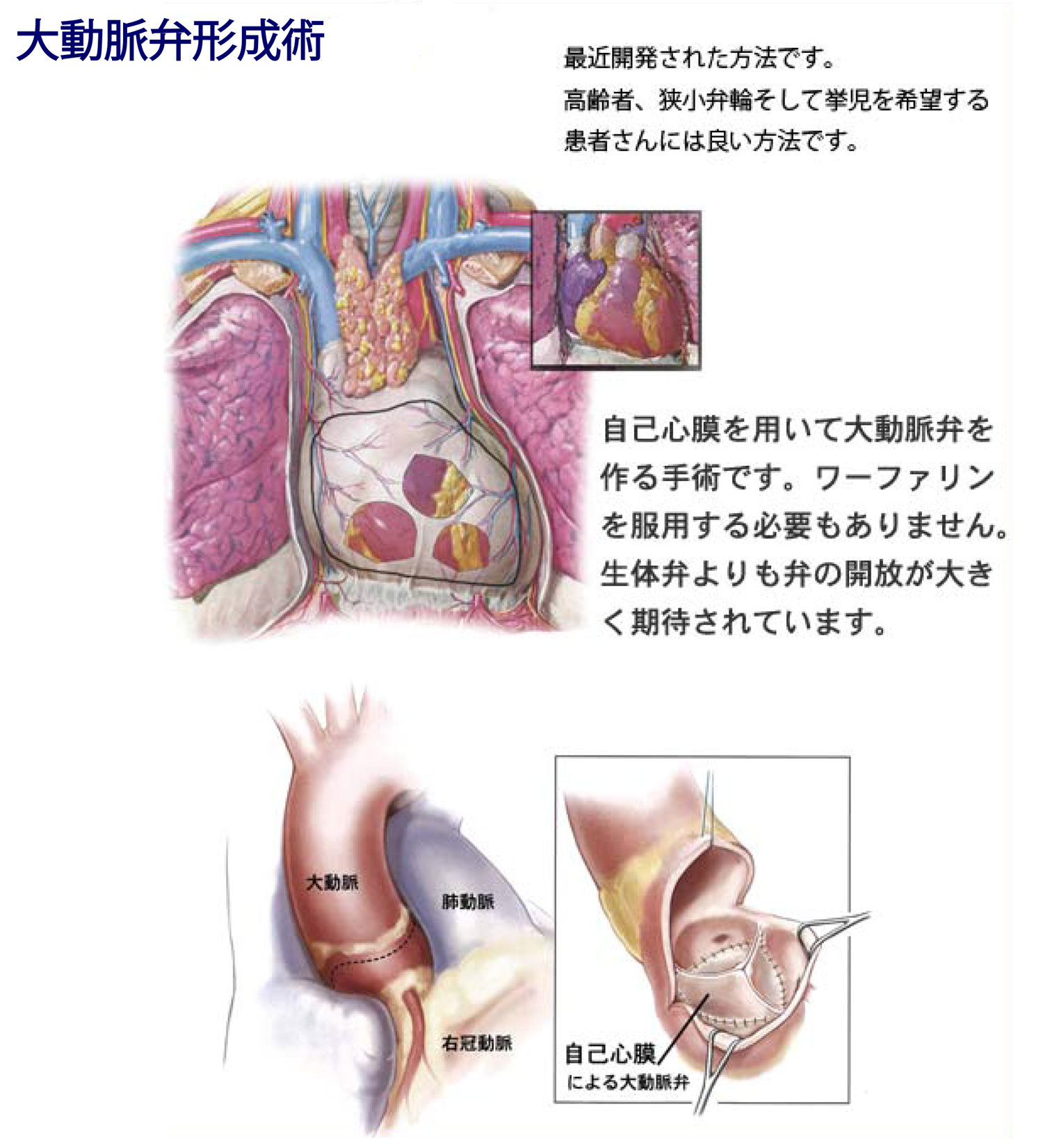
大動脈弁形成術
自己心膜を用いて大動脈弁を作る手術です。
ワーファリンを服用する必要はありません。生体弁よりも弁の開放大きく期待されています。
大動脈弁とは何か
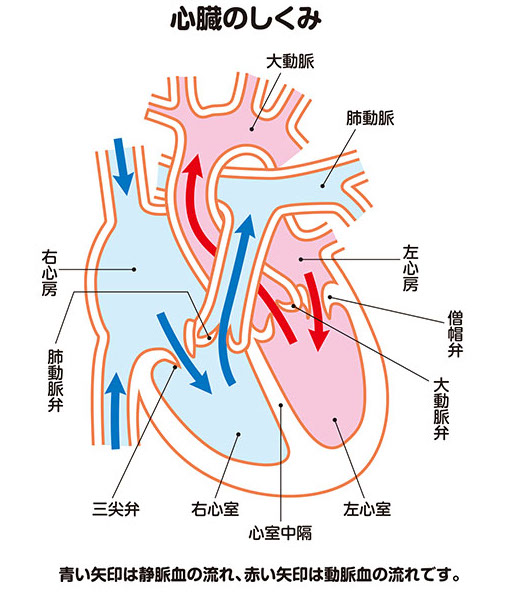
心臓には4つの中空の部屋と、それらに付属した4つの弁があります。大動脈弁は、その4つの弁のひとつです。
右側(正面を向いて体の右側)の2つの部屋を右心房と右心室(心房が上、心室が下)、左側の2つの部屋を左心房と左心室と呼びます。
全身から戻ってくる静脈血は、まず右心房に入り、次いで右心室に送られ、肺動脈(右心室と肺の間の血管)を経て肺に運ばれます。ここで二酸化炭素を酸素に置き換えた血液(動脈血)は、まず左心房に入り、次いで左心室に送られ、そこから大動脈に送り出されて全身に運ばれます(図1)。
4つの弁は、その血流を調節しています。右心房と右心室の間にあるのが三尖[さんせん]弁、右心室と肺動脈の間にあるのが肺動脈弁、左心房と左心室の間にあるのが僧帽弁、左心室と大動脈の間にあるのが大動脈弁です(図1)。
大動脈弁の役割は、酸素の豊富な動脈血を左心室から大動脈に送る際の関門というわけです。
大動脈弁形成術とは?
大動脈弁形成術とは、損なわれた大動脈弁を修復する手術です。
何らかの原因で大動脈弁が損なわれると、左心室から大動脈への血流が正常ではなくなり、さまざまな障害がもたらされます。弁の故障は薬では修復できず、根治しようとすれば弁形成術などの手術になります。
大動脈弁は、僧帽弁と並んで損なわれやすい、手術で修復することの多い弁です。大動脈弁や僧帽弁は、三尖弁や肺動脈弁に比べ血流が強く損なわれやすいのです。
大動脈弁が損なわれると、血液が流れにくくなったり逆流を起こしたりして、心臓に負担がかかります。その結果、心不全(心臓のポンプ機能がきちんと働かない状態)を合併する危険性が高まります。
大動脈弁を修復する手術には、形成術のほかに置換術がありますが、そのことについては後述します。
大動脈弁形成術の手術適応疾患
大動脈弁形成術が適応される疾患は、大動脈弁閉鎖不全症と大動脈弁狭窄症です。
大動脈弁閉鎖不全症とは
大動脈弁閉鎖不全症とは、大動脈弁が、閉まるべきときに完全には閉まらなくなり、本来大動脈に送り出される動脈血の一部が、左心室に逆流してしまう疾患です。
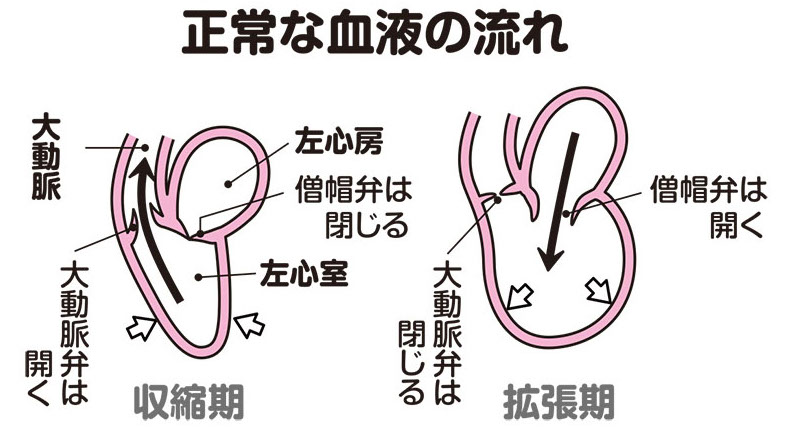
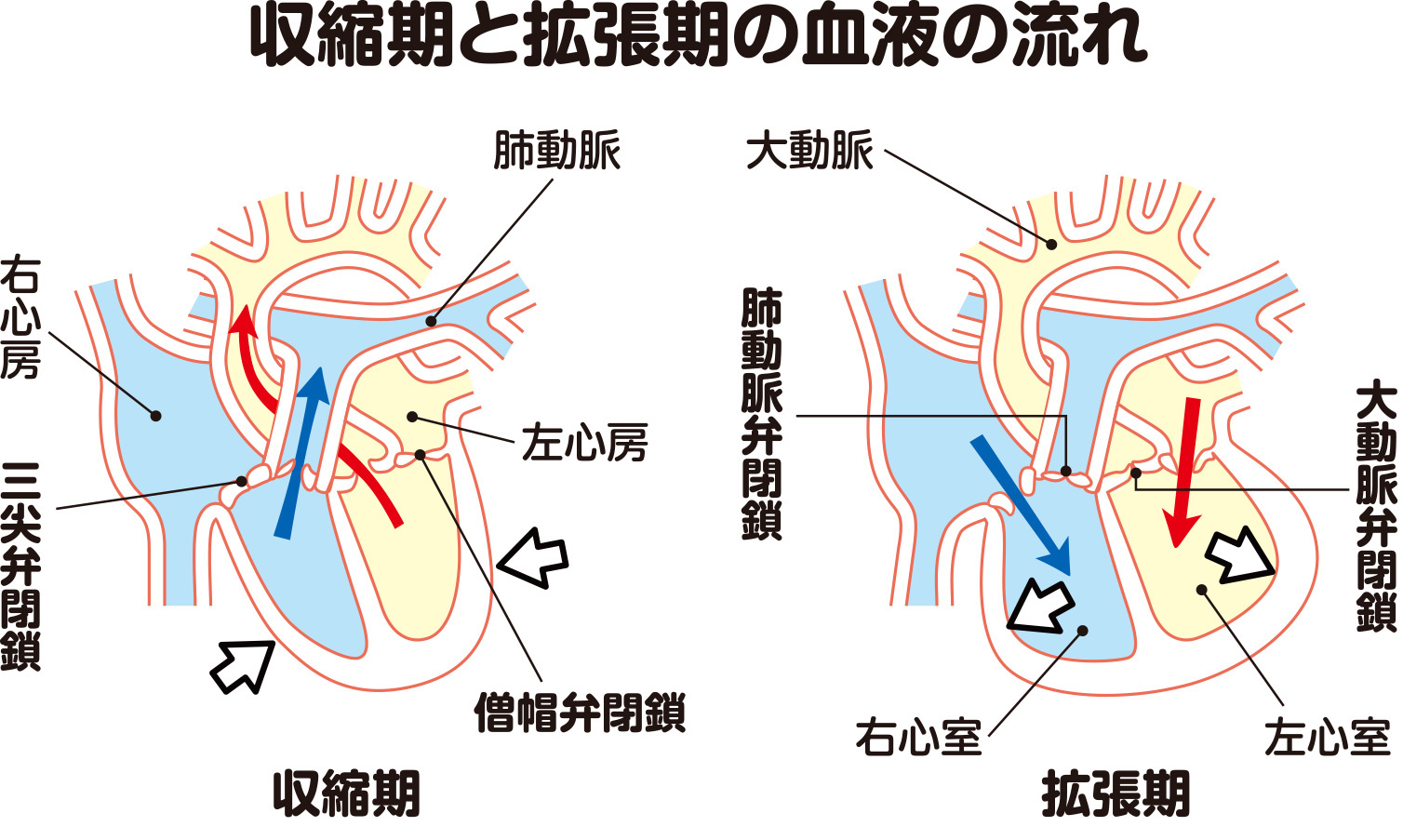
心臓の収縮期に大動脈弁が開くことで左心室から大動脈に血液が送り出され、一方、拡張期には閉じることで左心房から左心室に血液が流れ込むのを助けます(図2、3)。大動脈弁が拡張期に完全には閉じなくなると、閉じないすき間から動脈血が逆流してしまうわけです(図4)。
損なわれる箇所は大きく2つあります。弁自体が損なわれるケースと、大動脈基部(大動脈弁からすぐの大動脈の入り口)が損なわれるケースです。
大動脈弁閉鎖不全症の原因と症状
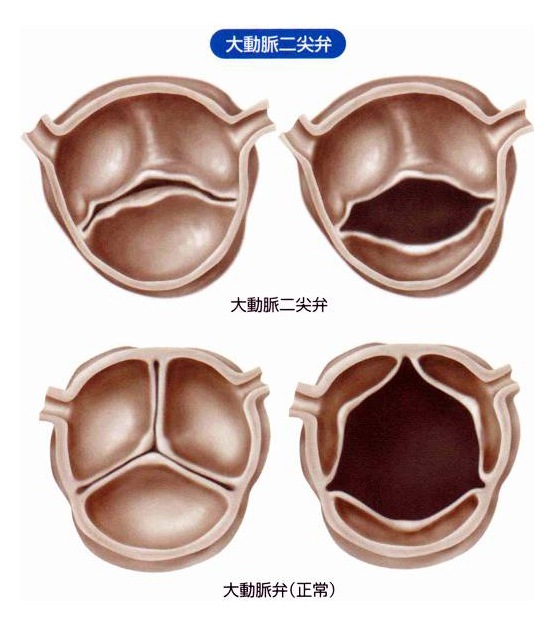
弁自体が損なわれる主な原因は、二尖[にせん]弁、リウマチ熱の後遺症、感染性心内膜炎(弁の細菌感染)、動脈硬化などです。本来、大動脈弁には弁尖(扉状になっている部分)が3枚あるのですが、先天的に(生まれつき)2枚しかない人もいて、これを二尖弁と言います(図5)。二尖弁の人は大動脈弁閉鎖不全症を起こしやすくなります。
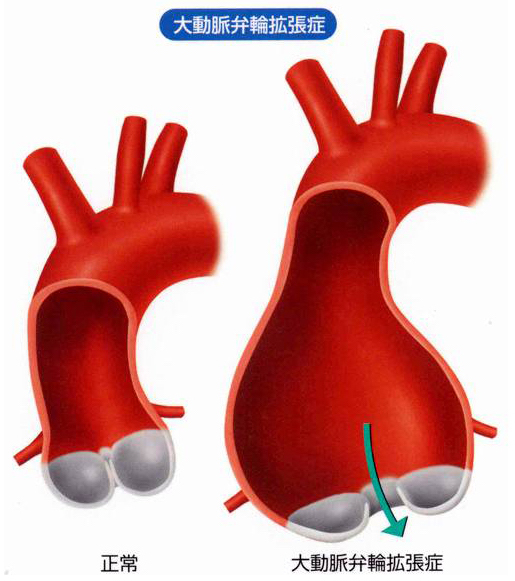
大動脈基部が損なわれる主な原因は、大動脈解離(大動脈の血管壁が裂ける疾患)、大動脈弁輪拡張症(弁輪とは弁の外周)(図6)、マルファン(Marfan)症候群(遺伝子の異常により全身の細胞で弾力性が失われる疾患)などです。
大動脈閉鎖不全症になっても、しばらくはこれといった症状が出ません。しかし、やがて心不全を合併するようになると、呼吸困難や動悸などの症状が現われるようになります。
大動脈弁閉鎖不全症に関する詳しい情報はこちら
大動脈弁狭窄症とは
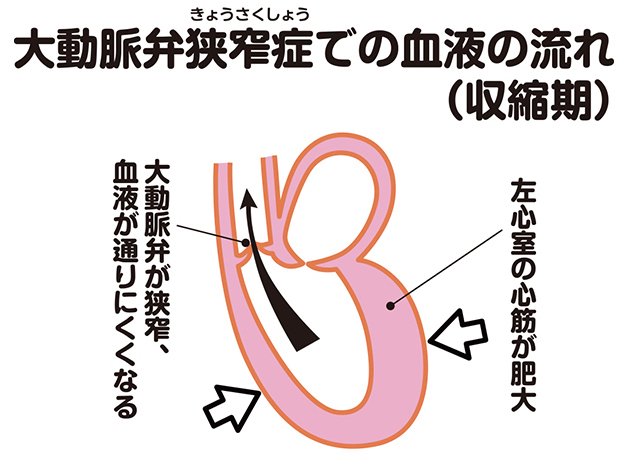
大動脈弁狭窄症とは、大動脈弁が、開くべきときにきちんとは開かなくなり、動脈血が大動脈に送られにくくなる疾患です。心臓の収縮期に弁の出口(弁口)が狭くなって、通過障害が起こるのです(図7)。
主な原因は、二尖弁、動脈硬化、リウマチ熱の後遺症などです。
閉鎖不全症と同様、しばらくは無症状ですが、やがて負荷に耐えられなくなって左心室が肥大します。心臓の機能が低下するにつれ、失神、狭心痛(胸の痛み)、呼吸困難などの症状が現われるようになり、突然死する恐れも出てきます。
大動脈弁狭窄症に関する詳しい情報はこちら
大動脈弁に対する手術法
大動脈弁閉鎖不全症も大動脈弁狭窄症も、薬では症状を抑えるだけで治らないため、症状が現われるようになったら手術を検討します。症状が現われていない場合でも、心臓の機能が低下している場合には手術を検討します。
弁自体が損なわれているときは、大動脈弁形成術か大動脈弁置換術を行ないます。
弁形成術は、元々ある自分の弁を活かしながら、縫う、繋ぐなどして損傷箇所を修復する手術です。
弁置換術は、元々ある自分の弁を活かすのではなく、損傷した弁を取り去り人工弁に置き換える手術です。
大動脈基部の手術
大動脈基部とは、大動脈が大動脈弁に近接するあたりです。大動脈基部は、動脈硬化などが原因で大動脈解離(大動脈の血管に亀裂が入る疾患)や大動脈弁輪拡張症(大動脈弁を囲む輪状の組織が拡張する疾患)などが起こると、大動脈弁がしっかりとは閉まらなくなります(大動脈弁閉鎖不全症)。
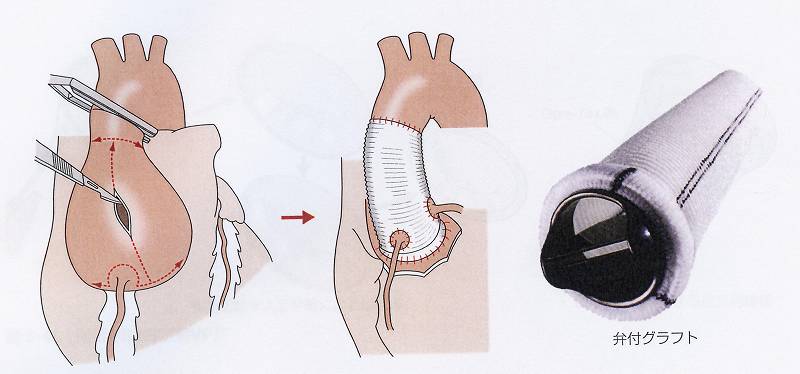
こうした場合は、大動脈基部置換術(ベントール手術)を行ないます。これは大動脈弁・大動脈・冠動脈の3カ所の手術が複合する複雑な手術です。
大動脈弁自体が損なわれているときは人工弁に置き換え、弁に損傷がなければ温存します。方式としてはベントール手術(図8)、デイビット手術(図9)、ヤクー手術(図10)などがあります。ベントール手術は人工弁に置き換える手術、デイビット手術、ヤクー手術は自分の弁を温存する手術です。
大動脈基部の手術は、執刀医に高度な技術力がないと、大出血をしたり合併症を起こしたりしがちなので、実績のある病院で受けたほうがいいでしょう。
大動脈弁狭窄症のカテーテル治療
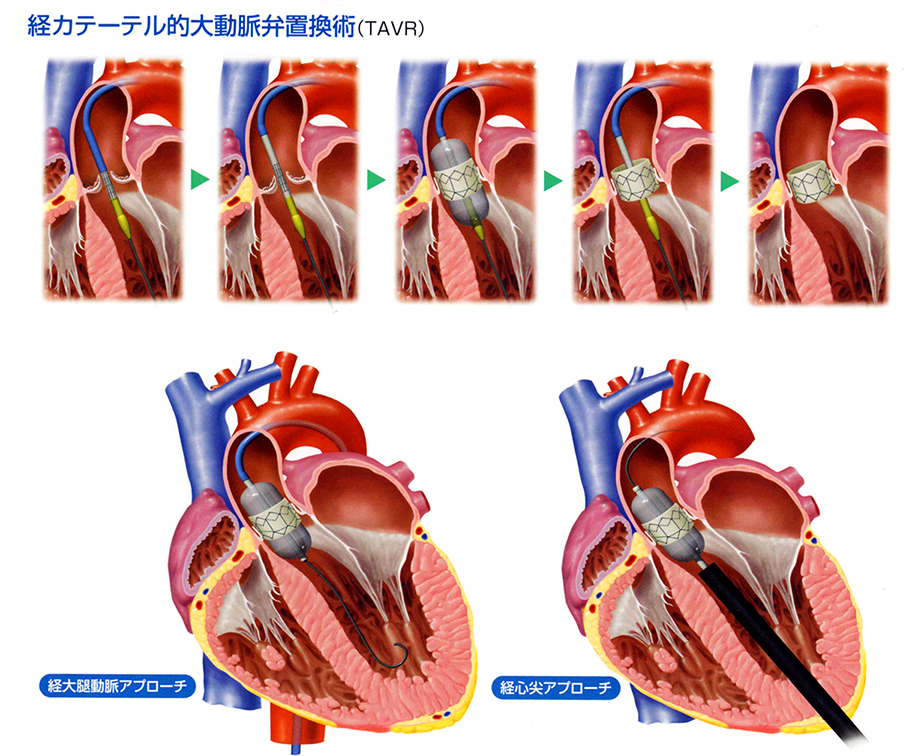
最近、大動脈弁狭窄症の新しい治療法が登場しました。メスで胸部を切り開くのではなく、心臓も止めず、カテーテル(細い管)で弁の狭窄を修復する手術で、経カテーテル大動脈弁移植(あるいは留置)術(タビ:TAVI=Transcatheter Aortic Valve Implantation)と呼ばれています。経カテーテル大動脈弁置換術(タバ:TAVR=Transcatheter Aortic Valve Replacement)とも言います。
TAVIでは、大動脈弁は血管に挿入したカテーテルで治療します。具体的には、まず折り畳んだバルーン(風船)と生体弁(人工弁の一種)をカテーテルに装着します。そのカテーテルを太腿の付け根などから動脈に挿入し、大動脈弁にまで進めます。まずバルーンを膨らませ、次いで生体弁を膨らませて留置します。こうすると、狭まっていた自分の弁に代わって、留置した生体弁が弁の機能を果たすようになります(図11)。
TAVIの利点は低侵襲(体に極力傷をつけない)であることです。しかし、留置する生体弁が外科手術で修復する弁より長持ちしないという欠点があります。
したがって、TAVIの選択には注意を要します。TAVIにメリットがあるのは、外科手術に耐えられない超高齢者や、いろいろな理由で外科手術が難しい人です。若い人にはデメリットのほうが大きい可能性があり、TAVIよりも、しっかりとした外科手術を受けることをお勧めします。
大動脈弁形成術と大動脈弁置換術の違い
大動脈弁形成術と大動脈弁置換術には、それぞれメリット・デメリットがあります。
大動脈弁置換術の長所・短所
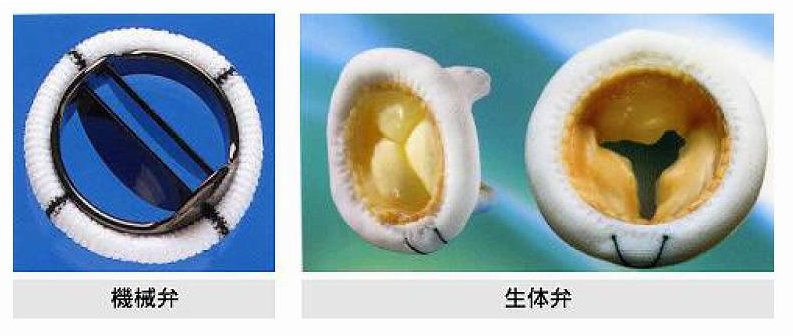
弁置換術では人工弁が用いられますが、それには2つの種類があります。特殊なカーボン材で作られた機械弁と、牛の心膜や豚の大動脈弁から作られた生体弁です(図12)。
機械弁の長所は、半永久的に使えるということです。短所は、弁に血栓(血の塊)が生じやすく、死ぬまで抗凝固剤(血液を固まりにくくする薬:ワーファリン)を服用しなくてはならないことです。
生体弁の長所は、手術後に抗凝固剤が不要であることです(ただし、手術後3~6か月は服用する必要あり)。短所は、機械弁ほど長持ちせず、一般に耐用年数は15~20年であることです(若い人だと10年ももたずに劣化)。劣化すると再手術となるので、生体弁は若い人には勧められません。
人工弁の短所としてはこのほか、元々ある大動脈弁に比べると弁口(弁の開口部)面積が小さく、手術後、人工弁の前後で血流に圧力差(圧較差)が生じ、狭窄症(血液の通過障害)が残ってしまうことがあることです。
大動脈弁形成術(自己弁を修復する形成術)の長所
大動脈弁形成術の長所は、限りなく正常に近い大動脈弁を取り戻すことができることです。元々備わった自分の弁の修復なので、弁口の狭窄が生じず、人工弁のときに生じがちな弁の前後での圧較差が、ほとんど生じないで済みます。
弁への血液の凝固もないので、手術後の抗凝固剤も必要なく、血栓症や感染性心内膜炎を起こすリスクも低くなります。
抗凝固剤の服用には、血が固まらず出血し続ける危険性があるので、出血が避けられない大手術や歯の治療などを予定している人、出産前の女性などには、弁置換術は行なえませんが、そうした人にも弁形成術は可能です。
大動脈弁形成術(自己弁を修復する形成術)の短所
大動脈弁形成術の短所は、自己弁の傷み方が激しいと修復が難しいことです。
弁置換術よりも弁形成術のほうが人体生理の面で自然なので、弁形成術を行なえればそれに越したことはありません。しかし、石灰化や硬化が進み弁が大きく損なわれている場合は、弁形成術ではなく弁置換術が選択されます。
欠点としてはもうひとつ、弁形成術のほうが弁置換術よりも技術的に難しいことがあります。弁形成術を受けるときは、弁形成術に習熟した医師を選んだほうがいいでしょう。
大動脈弁形成術を行なうに際しては、大動脈弁の状態、患者さんの年齢、合併疾患の有無などを医師が総合的に判断し、それを基に患者さんと充分に相談したうえで決定します。二尖弁の場合、形態によっては弁形成術に適さないことがあります。
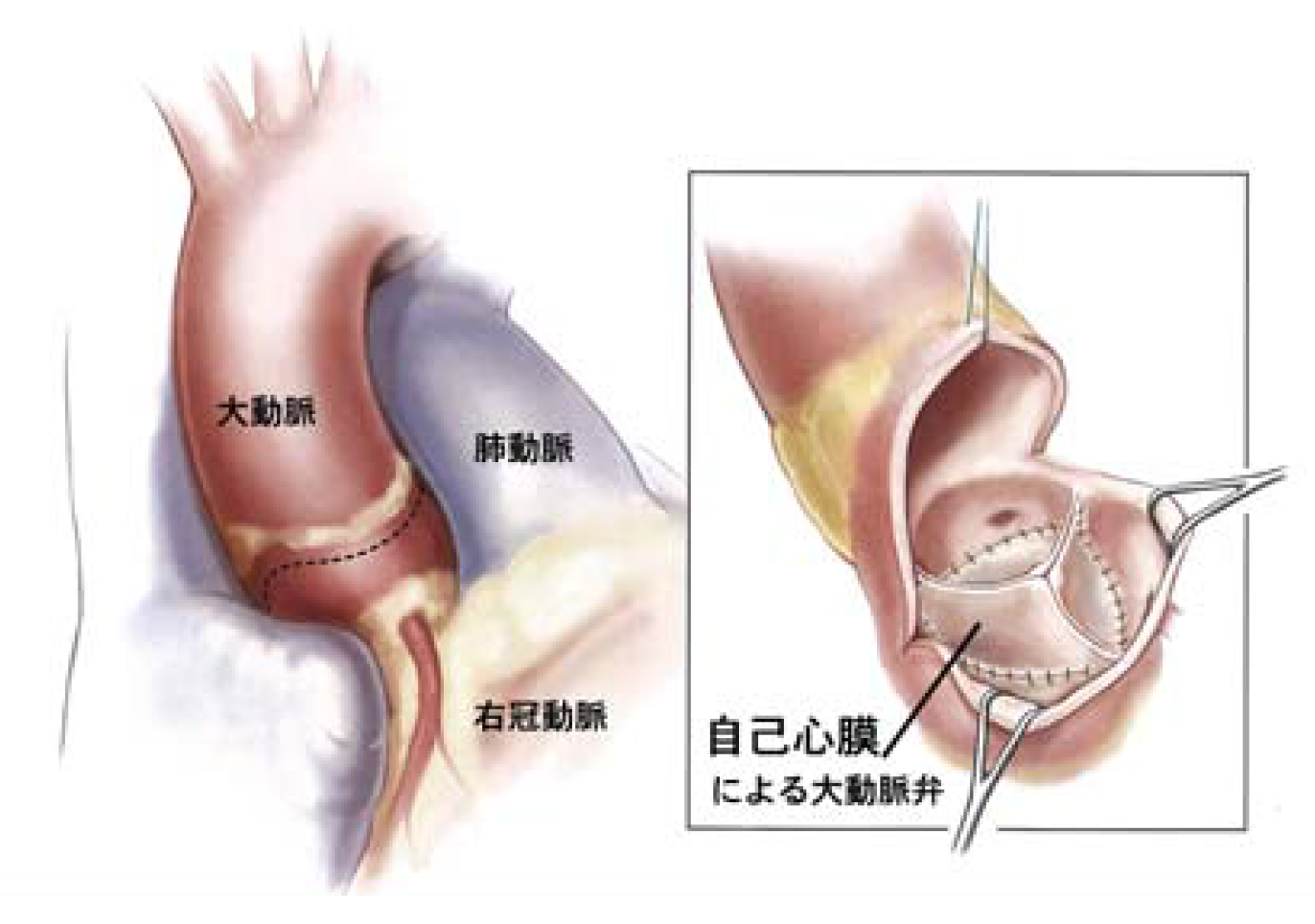
自己心膜を使う大動脈弁形成術とは
大動脈弁形成術のひとつに、自己心膜を使った手術法があります。心膜とは、心臓を外側から包んでいる膜です。自己心膜を使った大動脈弁形成術では、自分自身の心膜を切り取り、大動脈弁に利用します。ニューハート・ワタナベ国際病院では、大動脈弁形成術においては、この方法を採用しています。
東邦大学医療センター大橋病院の尾崎重之教授が考案した手術法で、新しい技術であるため、まだ長期にわたる耐久性は明らかになってはいませんが、尾崎教授の報告によれば、10年間の経過観察の結果、患者さんの約9割で弁がきちんと機能しており、再手術を要していないそうです。こうしたことからこの方式には、生体弁と同等以上の成績が期待されています。
自己心膜を用いる大動脈弁形成術の長所
自己心膜を用いる大動脈弁形成術の長所は、弁置換術に比べてより生理的である上に、寿命の短い生体弁と比べ、それ以上の耐久性が期待できるということです。
生体弁に比べると弁が大きく開放します。したがって、弁輪が小さいため通常の人工弁に置き換えられずにいる高齢者や、出産を望んでいる女性などには、理想的な手術でしょう。
手術後に抗凝固剤を必要としないことも、この手術法の長所です。若い男性の中には近年、抗凝固剤の服用に抵抗を感じ、積極的にこの手術を選択する人が出てきています。
自己心膜を使う大動脈弁形成術の流れ
自己心膜を使う大動脈弁形成術においては、小切開(MICS、ミックス)または胸骨正中切開という方法で胸にメスを入れます。
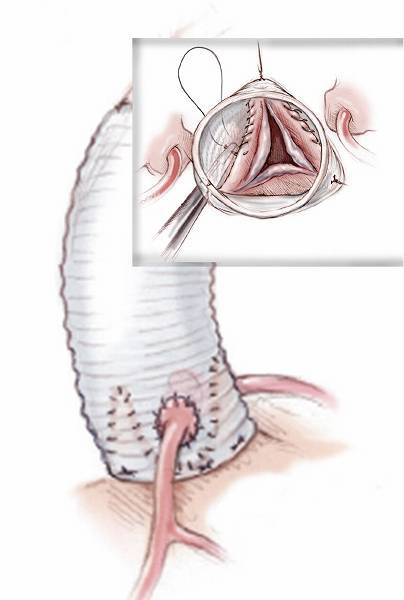
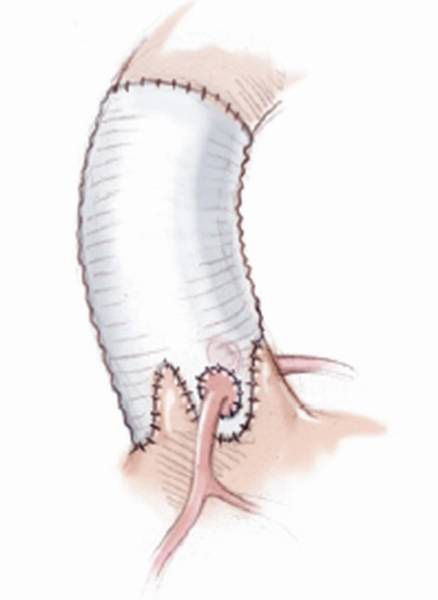
次いで、心臓を包んでいる心膜を切り取ります。切り取った心膜は、特殊な保護液で固定して、自分の大動脈弁と同じ形の新たな弁尖に作り変え、それを大動脈弁に縫い付けます(図13)。新たな弁尖を作成するという点では、形成術と言うより作成術と言ったほうがいいのかもしれません。
手術では、薬を使って一時的に心臓を止めます。心臓が停止している間は、全身への血流は人工心肺という装置が代行します。心停止時間が長いほど心筋(心臓の筋肉)にダメージを与え、手術後の合併症も増えるため、手術には正確さのみならず、スピードが求められます。
ニューハート・ワタナベ国際病院では、心停止液(心臓を止める特別な液)の組成・投与法を改善し、心停止下の手術がより安全に行なえるようにしました。その結果、患者さんの体の負担が大幅に軽減しました。
自己心膜を使う大動脈弁形成術の動画
大動脈弁形成術後の経食道エコー検査
同じく短軸及び長軸に行って作成したら
大動脈弁の良好な開閉と逆流がないことが示されている。
自己心膜を使う大動脈弁形成術の注意点
自己心膜を用いる大動脈弁形成術を受けるに当たっての注意点は、この手術を行なっている病院がまだそれほど多くない、ということです。弁置換術より技術的に難しいからです。弁輪に新たな弁尖を縫い付ける技術などは、執刀する医師によって技量に大きな開きがあります。
したがって、この手術を希望される方は、経験豊富な信頼できる心臓外科医を慎重に選ぶ必要があります。
自己心膜を使う大動脈弁形成術の手術時間
ニューハート・ワタナベ国際病院における大動脈弁形成術の手術時間は、3時間から3時間半です。
大動脈弁形成術の手術後の生活
大動脈弁閉鎖不全症や大動脈弁狭窄症でポンプ機能を低下させた心臓は、弁形成術を受け、弁を元の形に修復したからといって、すぐに肥大したり拡張した心臓の機能が回復するわけではありません。したがって、日常の生活に無理は禁物で、特に、塩分や水分を摂りすぎて血圧を上げないよう、食事には気をつける必要があります。
経過をしっかり観察する意味で、定期的な心エコー(超音波)検査などは、必ず受けるようにしましょう。
胸骨正中切開をした場合は、切り開いた胸骨が完全に元のようにくっつくまでに2か月ほどを要します。その間は、運動は控え、安静にしてください。
大動脈弁形成術へのご相談はこちらから。 渡邊医師が直接お答えさせていただきます。 心臓の手術でお悩みの患者さんのために私たちがいます。