僧帽弁形成術(僧帽弁閉鎖不全症の手術)
僧帽弁とは何か
僧帽弁とは、心臓にある4つの弁のうちのひとつです。
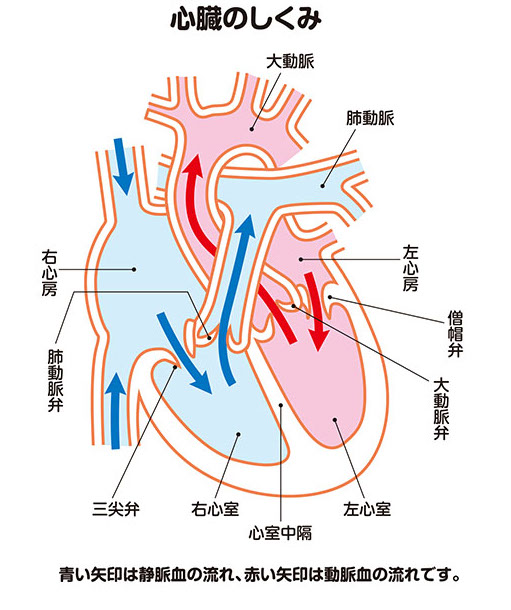
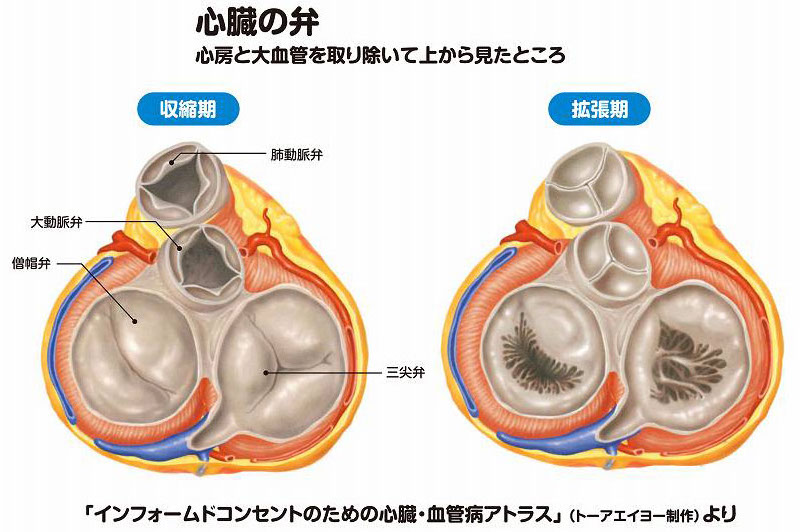
心臓には4つの中空の部屋があり、右側(正面を向いて体の右側)の2つを右心房と右心室(心房が上、心室が下)、左側の2つを左心房と左心室と呼びます。
全身から右心房に戻ってきた静脈血は右心室に送られ、肺動脈(右心室と肺を結ぶ血管)を経由して肺に運ばれます。肺で二酸化炭素を捨て酸素を取り込んだ血液(動脈血)は、左心房を経て左心室に送られ、次いで大動脈に送り出されて全身をめぐります(図1)。
その血流をコントロールしているのが4つの弁で、右心房と右心室の間に三尖[さんせん]弁、右心室と肺動脈(全身から戻った静脈血を肺に送る血管)の間に肺動脈弁、左心房と左心室の間に僧帽弁、左心室と大動脈の間に大動脈弁があります(図1)。
つまり僧帽弁は、肺から戻る酸素を多く含む動脈血を、左心房から左心室に送る際のゲートの役目を果たしているわけです。
僧帽弁という名前は、弁の外観が仏教やキリスト教の偉いお坊さんが被る帽子の形に似ていることから付けられた、と言われています。
僧帽弁形成術(MVP)とは?
僧帽弁形成術(MVP)とは、僧帽弁を修復する手術です。
何らかの原因で僧帽弁に異常が生じると、左心房から左心室へ動脈血が正常に流れなくなります。その弁の異常を修復するのが、僧帽弁形成術(MVP)です。
僧帽弁を修復する手術には、形成術のほかに置換術がありますが、そのことについては後述します。
僧帽弁形成術(MVP)の手術適応疾患
僧帽弁形成術(MVP)が適応される疾患は、僧帽弁閉鎖不全症です。
僧帽弁閉鎖不全症とは何か
僧帽弁閉鎖不全症とは、心臓の収縮期に僧帽弁がきちんと閉じなくなる病気です。
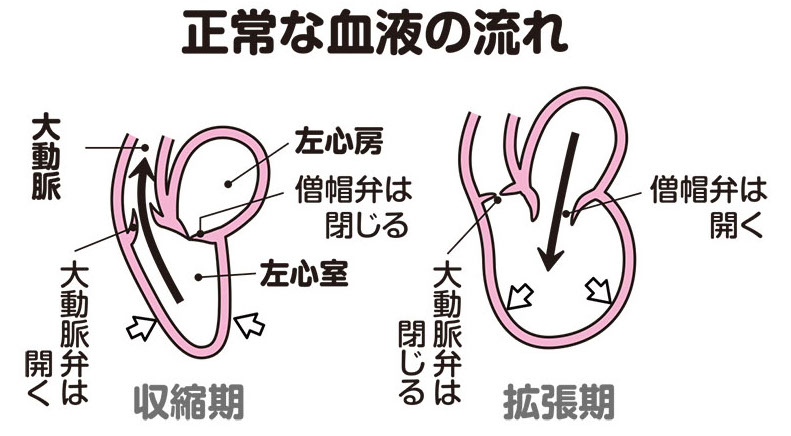
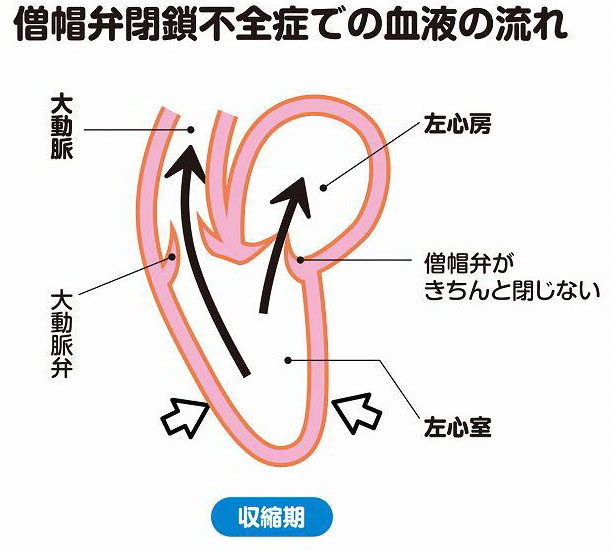
心臓は、拡張と収縮を繰り返すことで血液を全身に送り出しています。僧帽弁は、心臓の拡張期に開いて、肺から届く動脈血を左心房から左心室に送り込み、収縮期には閉じて、左心室から大動脈に動脈血が送り出されるようにしています。ところが、何らかの理由で収縮期に僧帽弁がきちんと閉じなくなると、大動脈に送り出されるはずの動脈血の一部が左心房側に逆流してしまいます(図2、3)。
逆流が起こると、左心房にかかる圧が増大し、左心房が拡大します。また、左心室も、収縮力を増すことで大動脈に送り出す血液量を維持しようとして、拡大します。この状態が続くと、やがて左心房も左心室も疲れ果て、ポンプ機能がきちんと果たせなくなります。これが僧帽弁閉鎖不全症です。
僧帽弁閉鎖不全症と僧帽弁狭窄症の違い
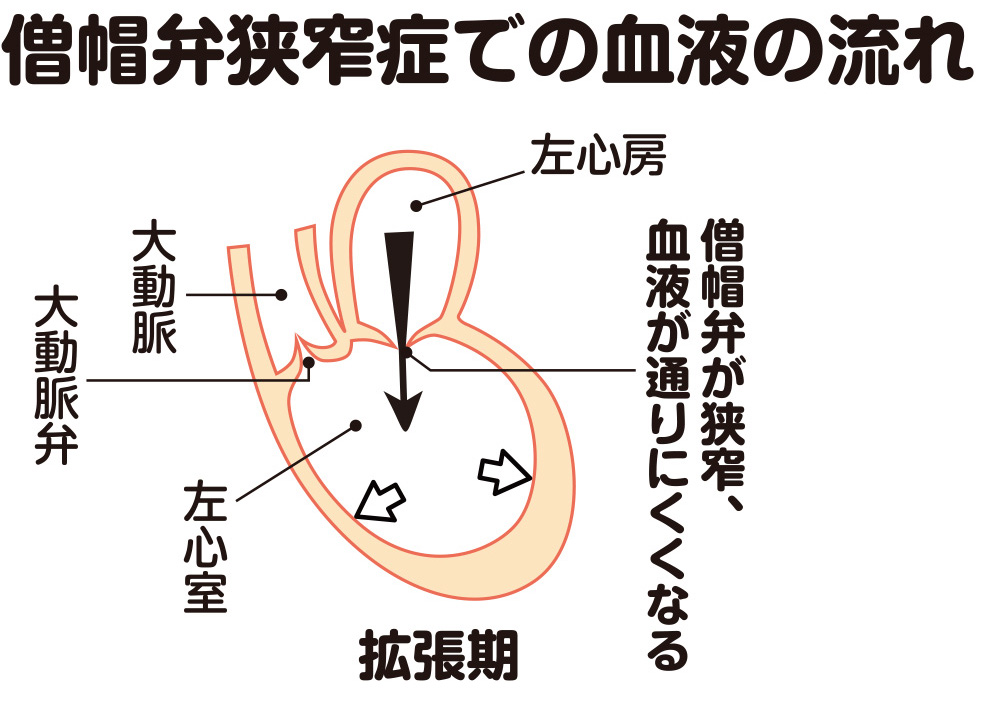
僧帽弁閉鎖不全症と同様に僧帽弁に不具合を起こす病気に、僧帽弁狭窄症があります。こちらは、本来、僧帽弁がきちんと開くはずの拡張期に、弁が充分には開かなくなる病気です。弁が狭窄して、左心房から左心室へ向かう血液が通りにくくなるのです(図4)。このため、僧帽弁閉鎖不全症と同じように、息切れや咳、呼吸困難などが生じます。
ただし、僧帽弁狭窄症は僧帽弁形成術(MVP)の適応疾患ではなく、原則として後述する僧帽弁置換術が適応されます。
僧帽弁閉鎖不全症の症状
僧帽弁閉鎖不全症は、進行すると心不全を引き起こします。
初期は、多くの人が無症状ですが、進行して心臓や肺に負担がかかるようになると、さまざまな症状が現われます。
まず出現するのは肺の症状です。階段や坂道の上り下りで息切れを起こします。病気が進むと、平らな道の歩行や着替えなどの軽い動作でも、息切れを起こします。夜間に小水に起きるのも心不全の症状の第一歩です。
さらに病気が進むと、安静時や夜寝ているときに急に呼吸が苦しくなったり(この状態を「夜間発作性呼吸困難」と言います)、横になっただけで息苦しく、常に体を起こした姿勢でいるしかなくなったりします(この状態を「起坐[きざ]呼吸」と言います)。なぜ寝ている姿勢より起きている姿勢のほうが呼吸が楽なのかというと、体を横にすると(水平にすると)、下半身に行っていた血液が急に心臓に戻り、肺うっ血が強まるからです。
重症になると、激しく咳込み、ピンク色の痰を出すようにもなります。胸が痛むこともあり、胸痛が出てから、狭心症ではないかと疑って受診する人もいます。肺炎とよく間違えられることもあります。
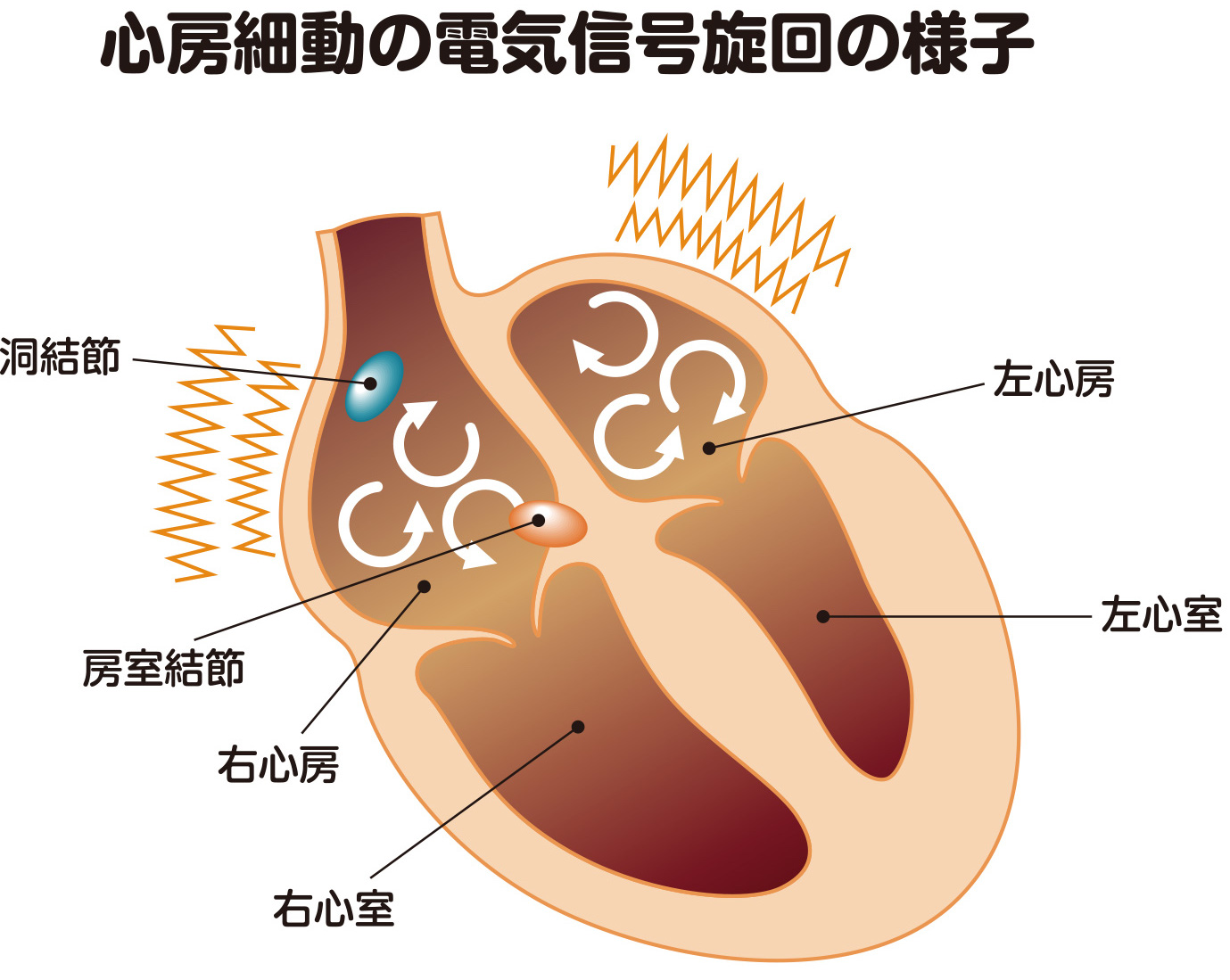
合併症としての心房細動
僧帽弁閉鎖不全症が重症化すると、合併症として、しばしば心房細動が起こります。
心房細動とは不整脈の一種で、心房が1分間に350~600回細かく震えます。心房細動が起こると血栓(血の塊)ができやすくなり、心房内の血栓が脳に飛んで血管を塞ぐ心源性脳梗塞を起こす危険性が増します(図5)。
僧帽弁閉鎖不全症が起こる原因
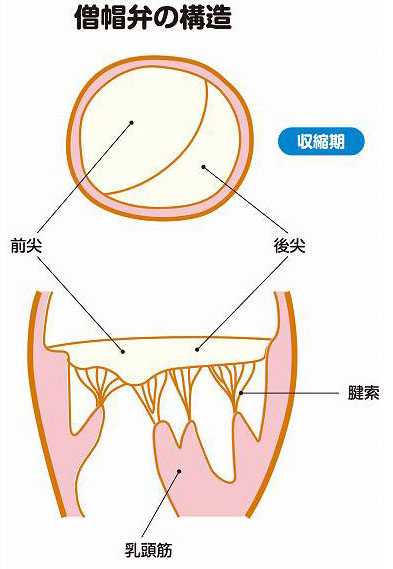
僧帽弁閉鎖不全症は、弁を構成する弁尖[べんせん]、腱索[けんさく]、乳頭筋[にゅうとうきん]などが損なわれることで起こります。
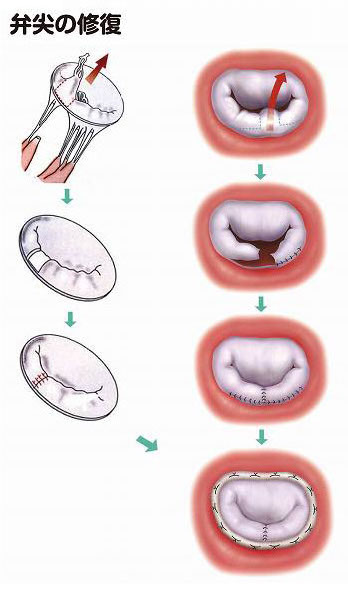
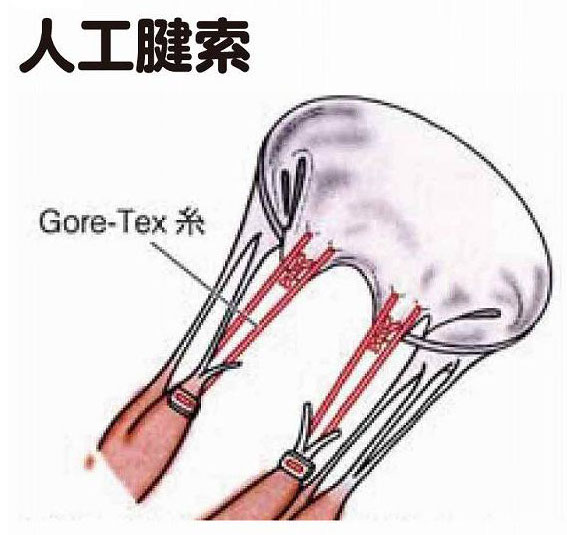
弁尖とは、弁を開閉する扉の役割を果たす膜の部分で、僧帽弁は、大きめの前尖と小さめの後尖から成っています(図6)。腱索は、左心室側から弁尖に伸びたひも状のもので、左心室壁から伸びている乳頭筋にくっついています(図7)。
心臓の拡張期には、腱索や乳頭筋の働きで2つ弁尖が左室側に開いて血液を流し、収縮期には、ぴたりと合わさって左房からの血流を止めるのですが、僧帽弁閉鎖不全症になると、前尖や後尖が裂けたり穴を開けたり、腱索が切れたり伸びたり、乳頭筋が傷んだりします。その結果、前尖や後尖が左房側にはみ出すことがあります(このはみ出した状態を「逸脱」と言います)。あるいは、弁輪という弁の外周部の径が広がると、弁がきちんと閉じなくなります。
原因としては、粘液様変性、リウマチ熱の後遺症、感染性心内膜炎、バーロー症候群(Barlow’s syndrome)やマルファン(Marfan)症候群などの先天的な(生まれつきの)疾患、心筋症、虚血性心疾患などが考えられます。
●粘液様変性
なんらかの理由で細胞が多量の粘液物質を産生することが原因となって弁尖が変性をきたし、左心房側に逸脱します。
●リウマチ熱の後遺症
リウマチ熱は、溶連菌(溶血性連鎖球菌)による咽頭炎が引き起こす全身性の自己免疫疾患で、発熱や関節炎などを起こすだけでなく、心筋の組織も侵し、しばしば僧帽弁に炎症を引き起こします。リウマチ熱のほとんどは、小児期にかかると言われていますが、近年は抗菌薬の普及や衛生環境の向上もあり、先進国では減少傾向にあります。
●感染性心内膜炎
感染性心内膜炎とは、細菌(主にグラム陽性細菌)が引き起こす心臓組織の炎症です。なんらかの原因で傷ついた心内膜にフィブリン(血液の凝固にかかわる繊維状タンパク質)と血小板が沈着し、そこに細菌が付着してイボ状のできもの(疣腫[ゆうしゅ])を形成します。これが弁尖にできると、弁尖に穴を開けたり、弁尖を引っ張る腱索を断裂させたりします。
抜歯などの歯科治療をきっかけに細菌感染することが多いので、弁に問題を抱えている人で歯科治療が必要な人は、歯科医とよく相談し、歯の治療後、抗生物質を服用したほうがいいでしょう。
●バーロー症候群
生まれつき僧帽弁がふやけたような柔らかい形状をしている病気で、前尖も後尖も著しく肥厚し、逸脱します。
●マルファン症候群
マルファン症候群とは、遺伝子の異常により組織と組織を繋ぐ結合組織が弱くなって、全身で細胞の弾力性がなくなる病気です。血管壁を弱体化させ、心臓の弁を壊します。マルファン症候群では30代で亡くなるケースが稀ではなく、その死因の大半は、解離性大動脈瘤(大動脈壁が裂け血液の通り道がもうひとつできる状態)などの心臓や血管の疾患と言われています。
●心筋症
心筋症とは心筋(心臓の筋肉)が何らかの原因で損なわれた状態で、左心室で心筋症が起こると、結果として、二次的に僧帽弁閉鎖不全を引き起こすことがあります。
●虚血性心疾患
狭心症や心筋梗塞で心筋に血液が届かなくなると、乳頭筋にも血液が行かなくなって断裂することがあるほか、心筋梗塞や心不全で左心室が拡大し、二次的に左心房への逆流が生じる場合があります。左心室の拡大に伴って逆流弁口が広がり、逆流量が増大して病態をさらに悪化させることもあります。
僧帽弁形成術(MVP)と僧帽弁置換術の違い
僧帽弁閉鎖不全症の治療には、内科的治療と外科的治療があります。
内科的治療は投薬や生活指導などによる治療であり、外科的治療は手術になります。
ただし、薬を主とした内科的治療は対症療法に過ぎず、弁自体は修復できません。根本的に弁を治すには、弁形成術などの外科手術しかありません。
僧帽弁を修復する手術には、形成術と置換術があります。形成術は自己の弁を温存し、縫ったり繋いだりして修復する方法、置換術は、弁を人工のものに置き換える方法です。
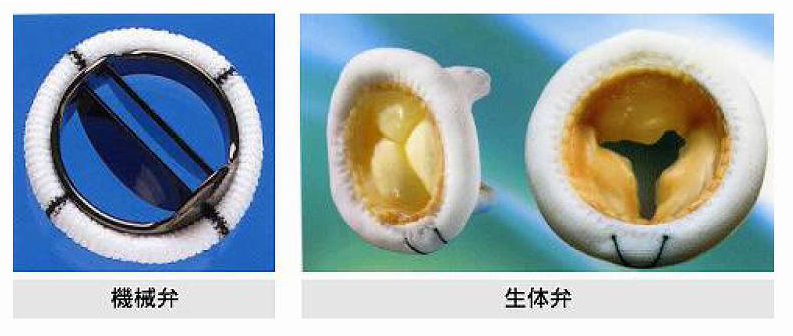
弁置換術の短所
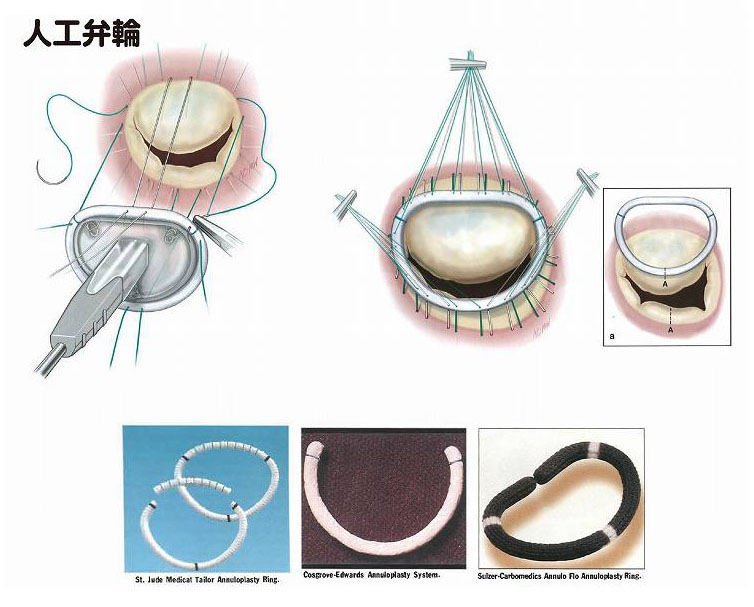
弁置換術で用いる人工弁には、機械弁と生体弁があります(図8)。
機械弁は、特殊なカーボン材でできていて寿命が半永久的ですが、弁の周辺に血液が凝固しやすいという欠点を持っています。そのため、手術後、血を固めないための薬剤(抗凝固剤:ワーファリン)を毎日飲み続ける必要があります。
一方の生体弁は、牛の心膜や豚の大動脈弁を加工したものです。そのため、機械弁におけるような血液凝固の心配はありませんが(ただし、手術後3か月から半年くらいは抗凝固剤を服用する必要があります)、機械弁ほど長持ちせず、一般に、15年から20年程度(若い人だと10年以下)で劣化し、そうなったら再手術をしなければなりません。
弁形成術の長所
弁形成術では、自分の弁を修復するので弁における血液凝固がなく、置換術で機械弁に置き換える場合に必要な、ワーファリンなどの抗凝固剤が不要です。
手術死亡率の低下、左心室機能の回復、術後合併症(脳梗塞や感染症、血栓症など)や再手術の回避などの多くの点で、弁形成術のほうが弁置換術より優れています。
弁形成術と弁置換術どちらを選ぶか
弁置換術より弁形成術のほうが技術的に難しいのですが、最近では多くの医療機関で、まず弁形成術が可能かどうかを検討します。弁形成術では弁の修復が困難だと思われる場合は、弁置換術が選択されます。
2013年の僧帽弁手術における弁形成術の割合は、平均約60%です(日本胸部外科学会の調査)。
ニューハート・ワタナベ国際病院では、僧帽弁のみの手術においては、リウマチ性のものを除き、術前の検査で弁形成が可能と診断した場合、ほぼ100%弁形成術を行なっています。これまで術中に方針を変更し、弁置換にしたことはありません。
僧帽弁形成術(MVP)の流れ
手術箇所
手術する箇所は、大きく以下の3つです。
- 弁尖の逸脱している部分を切除し、縫い合わせる(図9)。
- 腱索を糸で再建する(図10)。
- 拡大した弁輪は、糸をかけ、リング(人工弁輪)を縫い付けることで縮める(図11)。
心房細動が合併している場合
前述したように、僧帽弁閉鎖不全症では進行するとしばしば心房細動を合併します。心房細動が起こると血栓が生じやすくなり、その血栓が脳の血管に飛んで心源性脳梗塞を起こす危険性が高くなるので、心房細動が起こっている場合は、僧帽弁を修復するだけではなく、心房細動を抑えるメイズ手術も検討します。
メイズ手術とは、心房内の電気的流れの混乱を修復する手術です。心房内の電気的流れの混乱が不整脈の原因となっているからです。心房内を切開縫合あるいは焼灼あるいは冷凍凝固することで修復します。
僧帽弁形成術(MVP)の方法
僧帽弁形成術(MVP)には、体表からの心臓へのアプローチの仕方が異なる2つの方式があります。ひとつは従来からの手術法である胸骨正中[きょうこつせいちゅう]切開手術であり、もうひとつは、最近広く行なわれるようになってきた低侵襲手術です。
低侵襲手術というのは、体にメスを入れること、すなわち傷をつけること(これを「侵襲」と言います)をできるだけ避ける手術法です。
低侵襲手術には、最先端のダビンチ手術(手術支援ロボット“ダビンチ(da Vinci Surgical System)”を使用する完全内視鏡下手術)と、MICS(minimally invasive cardiac surgery:ミックス)があります。
近年、心臓外科に限らず外科手術一般において、体にメスを入れるのを最小限にする手術方式が、相次いで開発されてきています。
体にメスを入れるのは、いわば大けがを負わせるようなものであり、患者さんに大きな苦痛を与える上に、入院期間や社会復帰までの時間が長引くなど、さまざまな面で大きな負担をしいることになります。それに対して低侵襲手術は、患者さんの体への負担を軽くし、早期退院、早期社会復帰を可能にします。
①胸骨正中切開手術
胸骨正中切開手術とは、胸の正面にメスを入れ、胸を大きく切り開く手術です。
心臓や肺は、籠状になった胸骨・肋骨の中に収められ、守られています。胸骨というのは、胸の真ん中正面に縦に走る大きな骨で、そこから肋骨[ろっこつ]が何本も横に張り出しています。
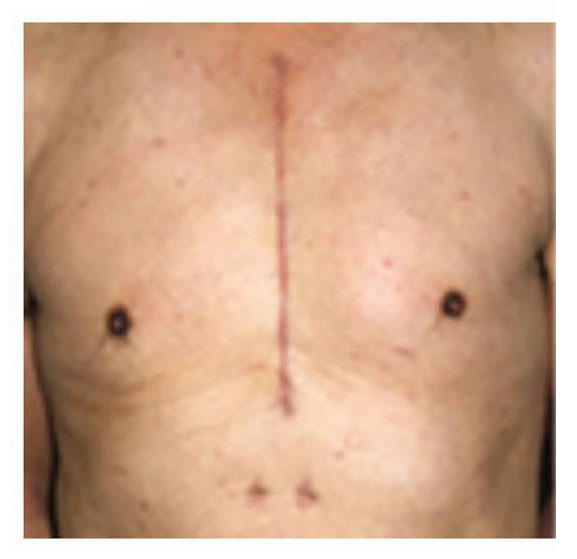
手術するために心臓を露出させるには、この胸骨を切り開く必要があります。それにはまず、胸を表面から、喉からみぞおちのあたりにかけて縦に25~30センチくらい切り開き(図12)、次いで胸骨にメスを入れ、開胸器で押し広げます。こうすることで、術野に対する執刀医の視野を確保するのです。
しかし、この胸骨正中切開には、以下のようなデメリットがあります。
- 胸を大きく切り開くため、患者さんに痛みその他の大きな負担をかける。
- 切られた胸骨はやがて元どおりにくっつくが、そうなるまでには時間がかかるので、それだけ入院期間も長くなり、社会復帰も遅れる。
- 手術が原因となった感染症が起こりやすい。
- 大量出血を起こしやすい。
- 不整脈や心不全を起こしやすい。
低侵襲手術:ダビンチ手術
②-1:ダビンチ手術(手術支援ロボットを用いた完全内視鏡下手術)
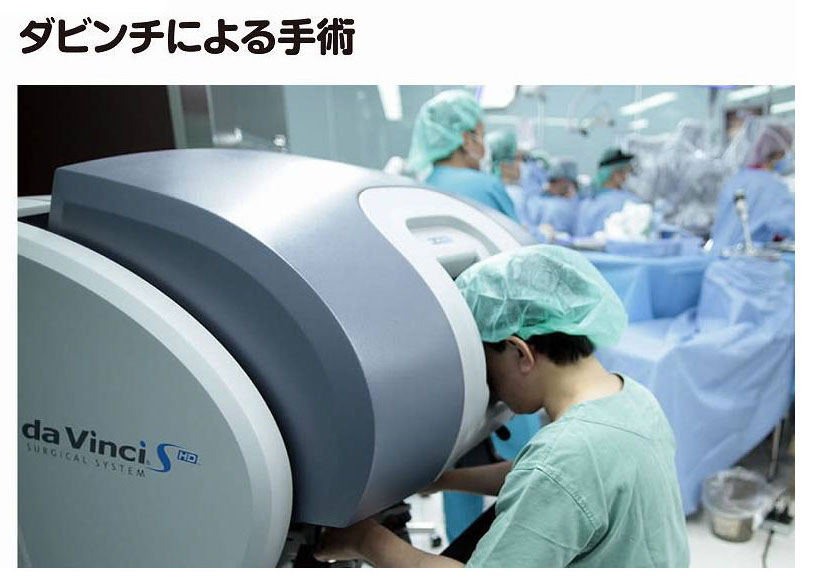
ダビンチ手術とは、完全内視鏡下で行なわれるロボット手術です。ダビンチというのはロボットの商品名で、執刀医の手の動きをロボットが支援する方式です。いわば内視鏡を高度に進化させ、コンピュータ制御にしたものと言えるでしょう。
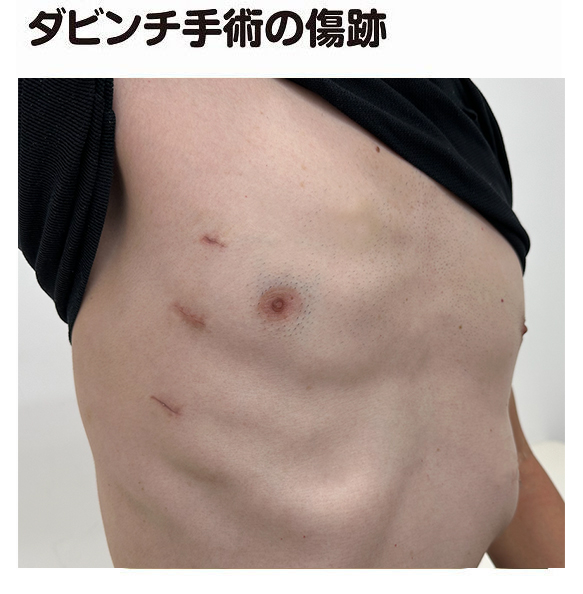
手術において患者さんの体に傷をつけるのは、胸に開ける3つの小さな穴だけです(図13)。その穴からメスや鉗子[かんし]、カメラなどを装着したロボットアーム(腕)を差し込みます。執刀医は、3メートルほど離れた操作台から、モニター画像を見ながらロボットアームを操作します(図14)。モニター画像は3次元で、ミリ単位の操作ができます。
小さな穴が開くだけなので、傷の痛みは少なく、傷もすぐに塞がり、神経も傷つけず、患者さんの負担は大変軽くなります。手術中の出血も極めて少なく、手術後3日で退院することも可能です。
僧帽弁形成術(MVP)におけるダビンチ手術の利点
特に僧帽弁形成術(MVP)は、ダビンチ手術にうってつけです。
胸骨正中切開を行ない僧帽弁にアプローチしても、体の正面からのアプローチのため、その閉鎖不全状態を観察するのはなかなか難しいものがあります。僧帽弁が深く切り立った崖のようなところに位置しているからです。しかし、ダビンチ手術の場合、体の右横からのアプローチとなるので、その観察は容易です。そのため正確な弁形成が可能で、術後の弁機能は良好に保たれます。
ニューハート・ワタナベ国際病院では、僧帽弁形成術(MVP)の第一選択として、ダビンチ手術を行なっています。
ただし、医師に高度の技術力・経験が求められます。
低侵襲手術:MICS
②-2:MICS(ミックス)
MICSは「ポートアクセス法」とも言われる小切開手術です。元の英文はminimally invasive cardiac surgeryで、日本語では「体を傷つけることの少ない心臓手術」になります。
胸骨正中切開手術とは違って胸骨を切り開かず、胸の右側の肋骨の下を6~8センチほど切り開きます(図15)。ダビンチ手術同様、胸の右横から僧帽弁にアプローチするので、僧帽弁の閉鎖不全状態をきちんと観察でき、正確な弁形成ができます。
胸骨正中切開手術と比較すると、出血や痛みが少なく、手術後の回復も早く、患者さんの体の負担は大幅に軽減します。小切開なので手術の傷跡も目立たず、入院期間も短縮されます。胸骨正中切開手術では術後2か月間は運動制限がありますが、MICSではそれはほぼありません。
ニューハート・ワタナベ国際病院では、ダビンチ手術における内視鏡技術がMICSに応用されています。ダビンチ手術を選択しないケースの僧帽弁形成術(MVP)は、ほぼこのMICSで行ないます。
低侵襲心臓手術(MICS,ロボット心臓手術)に関する詳しい情報はこちら
僧帽弁形成術(MVP)における保険適用
2018年4月から、ダビンチ手術を用いた僧帽弁形成術(MVP)に健康保険が使えるようになりました。そのこともあって、前述したように、ニューハート・ワタナベ国際病院における僧帽弁形成術(MVP)は、ダビンチ手術を第一選択としてしています。
もちろん、第二選択であるMICSでの僧帽弁形成術(MVP)にも健康保険が適用されます。
僧帽弁形成術(MVP)の再手術の危険性
手術を受けた病院によっては、せっかく僧帽弁形成術(MVP)が行なわれたのに、縫合した弁尖や弁輪部が裂けたりして逆流が再発し、再手術を受けなければならなくなるケースがあります。再度、弁形成術を行なうこともありますが、弁の傷みが激しい場合は弁置換術になります。
再手術では、初回の手術よりも死亡率が上がる傾向があります。日本胸部外科学会が全国集計した公式データ(2014年)によると、単独僧帽弁手術における弁形成術の病院死亡率が約1.1%であるのに対し、弁置換術も併せた僧帽弁の再手術の病院死亡率は約7.8%と高率です。
また、僧帽弁形成術(MVP)の術後合併症として、まれに溶血性貧血が出現することがあります。
溶血性貧血とは、血液中の赤血球が破壊されることによって起こる貧血です。弁形成術が不完全なため生じた血液の逆流ジェットが、人工弁輪などにぶつかったりすることで起こります。
多くは、逆流ジェットを弱めたり鉄分を補給したりする治療薬を用い、経過観察することで収まりますが、場合によっては再手術となります。
したがって、どの医療機関で初回の手術を受けるのか、慎重に考慮する必要があります。情報を集めて、症例数が多く、成績の良い施設を選びましょう。
僧帽弁形成術(MVP)の手術時間
僧帽弁形成術(MVP)の手術時間は、ニューハート・ワタナベ国際病院でのダビンチ手術では、約3時間です。
手術後の患者さんの入院日数は、ニューハート・ワタナベ国際病院では、ダビンチ手術の場合で7〜8日、MICSなら8~14日です。退院後、自宅で1~2週間療養すれば、社会復帰が可能です。
僧帽弁形成術(MVP)の術後管理と注意点
僧帽弁形成術(MVP)を受けた後は、弁の閉鎖不全が改善されるので、左心室から大動脈に送り出される血液の量が、閉鎖不全以前よりも増えます。その結果、左心室の心筋の仕事量が増え、左心室の内圧が上昇し、心筋も疲労します。縫合した弁尖や弁輪部が再び裂ける可能性もあるので、術後は血圧を低めに維持するよう心掛けてください。
ただし、重症の僧帽弁閉鎖不全症だった人は、左心室の拡張力・収縮力が低下していて心拍出量(送り出す血液量)が落ちているため、手術後早期に血圧を下げ過ぎると、急速な末梢血管の拡張による相対的な循環血液量の低下を招きかねず、注意が必要です。
なお、左心房が拡張している人は、手術後に心房細動が発生すると、左心房内に血液がうっ滞し、血栓ができやすくなるので、ワーファリンなどによる抗凝固治療が必要になる場合があります。
僧帽弁形成術(MVP)の手術後の運動
胸骨正中切開手術による僧帽弁形成術(MVP)のあとは、切り開いた胸骨が再びくっつくまでの約2か月は運動ができません。しかし、低侵襲手術のダビンチ手術やMICSの場合は、胸骨にメスを入れないので、術後の運動制限はほぼありません。
ただし、慢性に進行したために心機能が充分に回復していないケースが多く、術後しばらくは体に負担のかかる運動はやめ、医師と相談し、経過を観察しながら、徐々に体を慣らすようにしてください。
僧帽弁形成術(MVP)へのご相談はこちらから。 渡邊医師が直接お答えさせていただきます。 心臓の手術でお悩みの患者さんのために私たちがいます。