大動脈弁閉鎖不全症とは?
大動脈弁閉鎖不全症(だいどうみゃくべん へいさ ふぜんしょう)とは
大動脈弁から左心室に血液が逆流することで、左心室が拡張し、左心室への負担が大きくなる状態のことです。
長期間、無症状の場合も多くありますが、左心室の機能が低下するにつれ、心不全症状が現れます。
大動脈弁閉鎖不全症の原因
大動脈弁がちゃんと閉じなくなるのは、弁の扉の役を果たしている3枚の弁尖や、弁の外周を成す弁輪などが損なわれるからです。
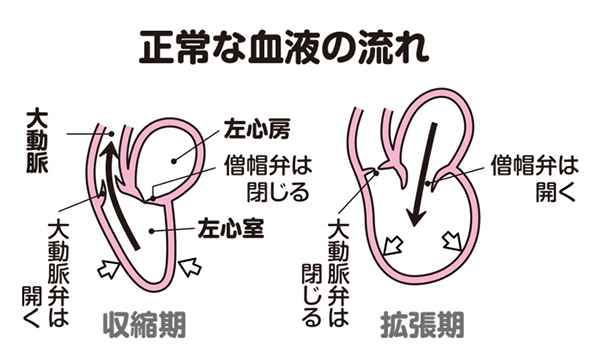
心臓の収縮期には、弁尖が大動脈側に開いて血液が左心室から押し出されます。一方、拡張期には、弁尖がぴたりと合わさって、左心室の血液が大動脈側に流れ出なくなります(図1、2)。
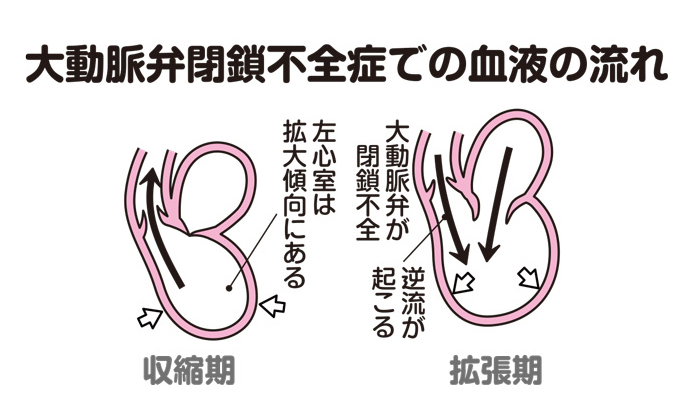
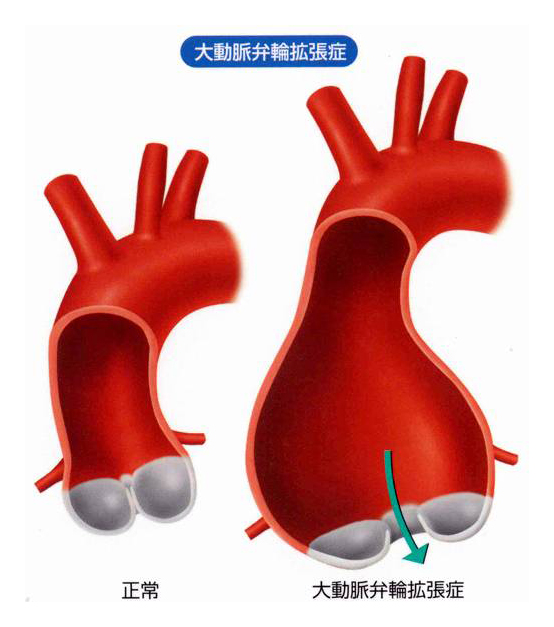
ところが、なんらかの原因で弁尖や弁輪が変性すると、心臓の拡張期に弁がきちんと閉じなくなり(弁輪が拡張すると、大動脈弁も拡張して閉まらなくなります)、この閉じなくなった弁のすき間から、動脈血が左心室に逆流するようになります(図3)。これが大動脈弁閉鎖不全症です。
閉鎖不全を引き起こす原因は2つあります。ひとつは弁そのものの異常、もうひとつは、大動脈への入り口部分である大動脈基部の異常です。
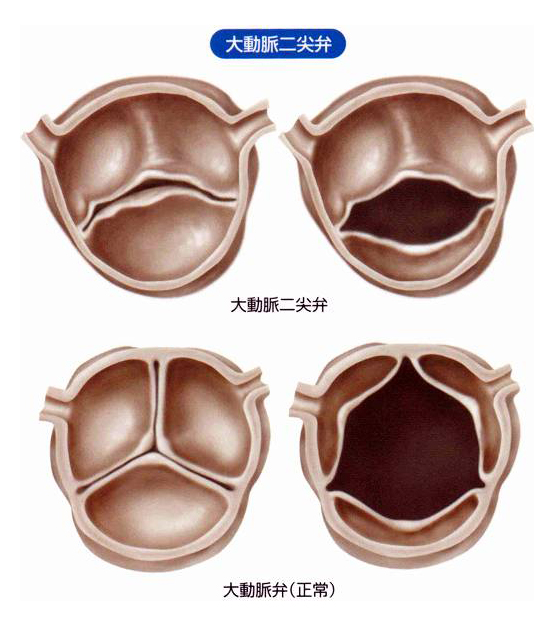
弁そのものに異常をもたらすのは、リウマチ熱の後遺症、二尖弁他の先天的な疾患(二尖弁というのは、本来3つある弁尖が、生まれつき2つしかない状態です〈図4〉)、感染性心内膜炎、動脈硬化、膠原病、梅毒、加齢などです。
大動脈基部に異常をもたらすのは、大動脈弁輪拡張症(図5)、先天性疾患であるマルファン(Marfan)症候群、大動脈解離、大動脈炎症候群、強直性脊椎炎、反応性関節炎、梅毒などです。
大動脈弁閉鎖不全症の症状
大動脈弁閉鎖不全症が急性の場合、左心室の圧が急激に上がって全身に血液を送り出す力が弱まり、肺に血液が溜まったり(肺うっ血)、水が溜まったり(肺水腫)して、急激な左心不全の症状が現われます。症状としては、息切れ、呼吸困難、動悸、むくみ、疲労感などです。
慢性の場合は、しばらくは症状が出ません。左心室は拡大しますが、心臓自体にポンプ機能を維持しようとする代償機構が働くからです。しかし、やがて負荷に耐えられなくなると、肺うっ血、肺水腫、肺高血圧症などが現われ、左心不全の症状が出てきます。
まず出てくる症状は、階段や坂道を上ったりしたときの動悸や息切れです。やがて服の着替えといった日常の動作でも疲れやすくなり、平らな道を歩いていても息切れを起こします。夜間に小水に起きるようにもなります。
病気が進行すると、寝ていて急に呼吸が苦しくなる夜間発作性呼吸困難を起こすようになります。また、体を横にしただけで呼吸が苦しくなり常に体を起こしていなければならなくなる、起座呼吸を起こすようにもなります。
拡張期の血圧が大きく低下して失神したりします。不整脈も起こります。心肥大によって心筋の酸素需要が増大する一方で、心筋に酸素や栄養分を送る冠動脈の血流量が低下するため、狭心症が起こることもあります。
大動脈弁閉鎖不全症の検査方法
血圧、脈拍
収縮期と拡張期の血圧の差である脈圧が増大します。これは大動脈弁閉鎖不全症の特徴です。脈拍では、急に大きく立ち上がり、その後急速に小さくなる速脈が見られます。重症になると、心臓の拍動に合わせ頭部が前後に揺れるミュッセ徴候が見られます。
聴診
慢性の大動脈弁閉鎖不全症では、拡張期に血液が逆流する雑音が聴取できます(患者さんに前傾姿勢をとってもらったり、深く息を吸ってもらったりすると、音が強くなります)。重症になると、逆流の影響で狭窄した僧帽弁を血液が流れるときに生ずるオースチン・フリント雑音も生じます。
心電図検査
左心室の肥大の程度、不整脈の有無を読みとります。
胸部X線撮影
左心室や大動脈の拡大の程度、肺水腫の程度などが分かります。
心エコー(超音波)図検査
断層心エコー法、経食道エコー検査、カラードプラー法などがあります。
断層心エコー法は心臓の断層撮影で、弁の状態が読み取れ、原因の診断に役立ちます。
超音波プローベ(探触子)を食道に飲み込んで行なう経食道エコー検査では、弁の状態がより詳しく調べられます。
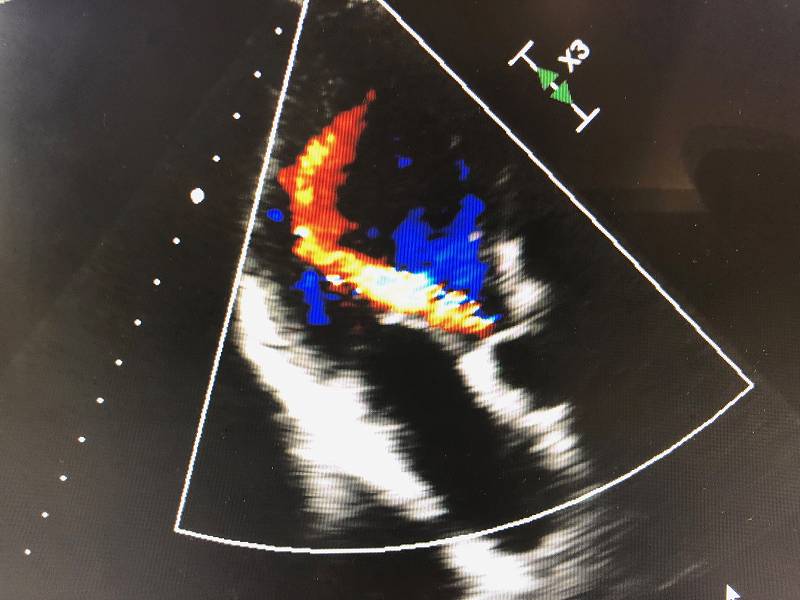
心臓内の血液の速度や方向を測るカラードプラー法では、逆流ジェットの様子が分かります(図6)。逆流の程度から重症度が判定できます。
心臓カテーテル検査(大動脈造影検査)
カテーテルを大動脈に挿入して心臓にまで持って行き、造影剤を流してX線撮影する検査です。逆流の程度が分かり、結果から重症度の分類を行ないます。
血液検査
BNP(脳性ナトリウム利尿ペプチド)というホルモンの血中濃度を測定します。主に心室から分泌され心筋を保護するBNPは、心臓に負担がかかったり、心筋が肥大したりすると血中濃度が増します。自覚症状が出る前から濃度が上がるので、心機能低下の早期発見に有用です。
大動脈弁閉鎖不全症の治療方法
大動脈弁閉鎖不全症の治療には、内科治療と外科手術があります。 軽度あるいは中程度の大動脈弁閉鎖不全症の場合は、進行を抑えるために、血圧を下げて血液の逆流量を減らす内科治療が中心となります。血圧が高いままだと、弁の損傷が進んで血液の逆流量が増えるので、血圧を下げる必要があるのです。
血圧を下げるのに使われるのは、血管を拡張する薬です。アンジオテンシンⅡ受容体拮抗薬(ARB)やアンジオテンシン変換酵素阻害薬(ACE阻害薬)、カルシウム拮抗薬などが使われます。
利尿薬も使われます。余分な水分や塩分を体から排出してくれるからです。食事では、塩分を抑えることが重要になります。
ただし、内科治療は、あくまでも病気の進行を止めるか遅らせるものであり、逆流そのものは止められません。治そうとすれば外科手術しかありません。症状が出ていなくても病気が進行している場合があり、手術を視野に置きながら内科治療を行ないます。症状が出ている場合は手術適応となります。
大動脈弁閉鎖不全症の手術方法
チーム・ワタナベでは大動脈弁閉鎖不全症への外科治療として、大動脈弁置換術と大動脈弁形成術を行っています。
大動脈弁閉鎖不全症の手術がどのような術式になるかは大動脈弁閉鎖不全症の状態、患者さんの年齢、合併疾患などから総合的に医師が判断し、患者さんと十分に相談の上、決定します。
手術のリスクはほぼゼロ大動脈弁置換術
- 手術後の退院までの日数:10~14日間
- 保険適応
大動脈弁置換術は、ごく普通の心臓手術と思われがちですが、全国平均の手術死亡率は2~3%と高く、決して安全な手術とは言えません。
チーム・ワタナベの大動脈弁置換術の特徴
- 大動脈弁置換の場合、人工弁の縫合技術を見直し大動脈遮断時間(心停止時間)を著しく短縮させました。通常の手術では、全国平均で心停止時間は97分(日本胸部外科より)ですが、我々は40~50分で手術を完遂します。心停止時間が長ければ長い程心臓の筋肉に与えるにダメージが大きいため、術後の合併症も増えてきます。
- 大動脈弁輪が狭い患者さんには、人工弁が入らない場合があります。その時には自己の心膜を用いた、大動脈弁形成術を行っております。この方法については、別のところで述べますが、大動脈弁形成術は大動脈弁輪が狭いだけでなく出産を希望する若い女性などにもとても有効で良い方法です。
- 心臓を停止する特別な液である心停止液の組織・投与法を改善し、安全に心停止下の手術を行うことが出来るようになりました。これにより体に与える負担が極めて軽くすむことが出来ます。
傷が小さく、体や心臓への負担が軽くすむ小切開手術
大動脈弁置換においても、骨も神経も血管も切らず、肋骨の間もこじ開けない小切開手術は可能です。大動脈弁の場合は傷口がやや上にずれることがあります。 大動脈弁置換術の詳しい内容はこちらをご覧ください
自己心膜で限りなく正常な大動脈弁を取り戻す大動脈弁形成術
- 手術後の退院までの日数:10~14日間
- 保険適応
自己の組織である心膜を用いた大動脈弁形成術
この方法は豚や牛の心膜で行う生体弁による人工弁置換ではなく、自己の心臓を包む自己心膜で自らの大動脈弁と同じ形の弁を作製する方法です。
弁輪の大きさの小さい高齢者や出産を希望する女性には理想的な手術です。また、それらの特別な患者様だけでなく、最近では若い男性でもワーファリン服用に抵抗を感じる方はこの手術を積極的に希望されていらっしゃいます。
人工弁はもともとの大動脈弁と比べて弁口面積が小さくなるので、弁置換をした後も、人工弁の前後で圧の差が生じてしまうケースもあります。自己心膜を使った大動脈弁形成術では、弁前後での圧格差がほとんどなくなるので、形状的にも血液の流れとしても限りなく正常に近い大動脈弁となります。
ワーファリンなどの抗凝固剤が不要なので、血栓症や出血のリスクは下がります。
まだ開発されてから新しい技術であるので、長期にわたる耐久性は不明ですが、考案者の尾崎教授は7年間の経過観察において90%以上の患者さんで弁の逆流や作製した弁の破壊が無く機能していることを報告しており、今後期待される手術だと思います。
自己心膜を使った大動脈弁形成術(動画)
大動脈弁形成術後の経食道エコー検査
同じく短軸及び長軸に行って作成したら
大動脈弁の良好な開閉と逆流がないことが示されている。
自己心膜を使った大動脈弁形成術のイメージ
自己の心膜をこのように一部切除します。
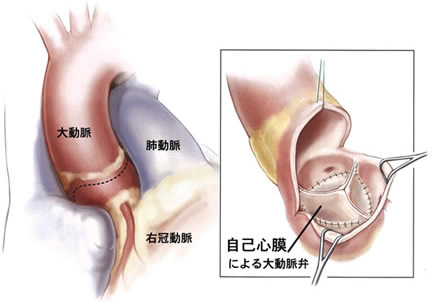
大動脈弁切除し、採取した心膜を使って元の形に作ります。
自己心膜を使った大動脈弁形成術の利点とは?
- 出血のリスクが少ない
- 大動脈弁前後での圧較差が低い
- 耐久性がある( 45才以下で生体弁を入れる必要がある場合)